Красный плоский лишай (КПЛ) вульвы как изолированное поражение или проявление распространенного КПЛ может характеризоваться типичными для этого дерматоза полигональными папулами или атипичными: пигментными, эрозивными, гипертрофическими элементами [1—3].
Среди атипичных форм КПЛ вульвы наиболее редкой является гипертрофическая. Обычно гипертрофическая форма КПЛ проявляется зудящими фиолетовыми папулами и полигональными бляшками с сеткой Уэкхема на поверхности, поражающими преимущественно нижние конечности — голени, а также голеностопные и межфаланговые суставы. При этом характерные для КПЛ гистологические признаки, такие как гипергранулез и базальноклеточная вакуольная дегенерация, могут отсутствовать [4]. Это обстоятельство следует учитывать при гистологическом подтверждении данной формы КПЛ. Усложняет гистологическую диагностику гипертрофического КПЛ и наличие в длительно существующих и постоянно травмируемых в результате расчесывания очагах поражения псевдокарциноматозной гиперплазии (ПКГ) эпидермиса, которую бывает трудно отличить от плоскоклеточного рака (ПКР) кожи [5].
Клиническое наблюдение
Больная Б
., 68 лет, поступила в отделение дерматовенерологии и дерматоонкологии МОНИКИ с жалобами на интенсивно зудящие высыпания на коже туловища, конечностей и половых органов. Считает, что заболела 15 лет назад, когда на фоне климакса отметила появление интенсивного зуда половых органов, в связи с чем гинекологом было рекомендовано местное применение детского крема, тыквенного и облепихового масел. Несмотря на усиление зуда, к врачу не обращалась. Через 10 лет зудящее светло-розовое пятно появилось в области правого голеностопного сустава. Дерматологом по месту жительства был поставлен диагноз экзема и назначено местное лечение кортикостероидными мазями (без эффекта). В последующие 4 года очаг продолжал увеличиваться в размере. Год назад после смерти мужа резко усилился зуд, появились новые высыпания на коже туловища и верхних конечностей, в связи с чем госпитализирована в отделение МОНИКИ.
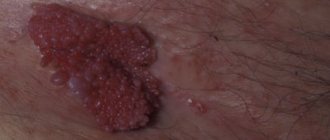
При осмотре: патологический процесс распространенный, симметричный, локализуется на коже конечностей, туловища и половых органов. На коже нижних конечностей, преимущественно голеней и голеностопных суставов, имеются гипертрофические папулы и бляшки фиолетово-коричневого цвета с ячеистой поверхностью, четкими границами и муковидным шелушением на поверхности, а также атрофические бледно-розовые бляшки с фиолетовым венчиком по периферии (рис. 1, 2).
Рис. 1. Больная Б. Гипертрофическая бляшка фиолетово-коричневого цвета в области голеностопного сустава.
Рис. 2. Та же больная. Атрофический бледно-розовый очаг с фиолетовым венчиком по периферии в области голеностопного сустава и голени. При боковом освещении и смазывании элементов маслом на поверхности визуализируется сеть белесоватых линий. На коже левого предплечья расположена продольная бляшка лилового цвета, с ячеистой поверхностью, размером 5×10 см. На коже груди — множественные полигональные розово-фиолетовые блестящие папулы с центральным пупковидным вдавлением. Слизистая оболочка малых половых губ белесого цвета, в области левой малой половой губы выявлена плотная гипертрофическая белесоватая бляшка с ноздреватой поверхностью. На слизистой больших и малых половых губ отмечены множественные мелкие эрозии и экскориации (рис. 3).
Рис. 3. Та же больная. Плотная гипертрофическая белесоватая бляшка с ноздреватой поверхностью на слизистой оболочке малой половой губы, на этом фоне мелкие эрозии. Ногти на верхних конечностях имеют продольную исчерченность.
Данные лабораторного обследования: результаты общего анализа мочи, коагулограммы крови, анализа крови на гормоны щитовидной железы, гликемический профиль в пределах нормы.
Гистологическое исследование очага на слизистой оболочке половых органов: эпидермис с компактным ортогиперкератозом, очаговым гипергранулезом, неравномерным акантозом, апоптозом единичных кератиноцитов; в верхних отделах дермы фиброз, ангиоматоз, периваскулярные лимфогистиоцитарные инфильтраты. Заключение: гистологические изменения могут соответствовать гипертрофической форме КПЛ.
Пациентка получила лечение: пентоксифиллин 5,0 мл на 100,0 мл физиологического раствора внутривенно капельно через день; хлоропирамин внутримышечно на ночь 2,0 мл; витамины В1, В6 по 1,0 мл внутримышечно через день, витамин В12 500 мкг 1 раз в день внутримышечно, тетрациклин внутрь по 0,1 г 2 раза в день в течение 10 дней, делагил внутрь по 0,25 мг 2 раза в день курсом 20 дней, местно на очаги в области туловища и конечностей аппликации мази акридерм 2 раза в день, на половые органы — аппликации 0,1% крема протопик 2 раза в день.
Через неделю после начала лечения отмечались существенное уменьшение зуда и уплощение очагов поражения в области туловища, конечностей и половых органов. Через 20 дней после начала лечения зуд исчез, высыпания почти полностью регрессировали с формированием пигментации и застойной гиперемии, а на половых органах — депигментации и атрофии (рис. 4).
Рис. 4. Та же пациентка после лечения. а — значительное уплощение очагов поражения в области правой голени; б — бляшка в области левой голени размягчилась и побледнела; в — депигментация и атрофия на месте бывших очагов поражения в области наружных половых органов.
Обсуждение
В связи с анатомическими и физиологическими особенностями вульвы (повышенная влажность, влияние фрикций, окклюзия, высокая чувствительность ко вторичной инфекции) дерматозы этой области имеют клиническое своеобразие и нередко характеризуются атипичными формами [6]. Это важно учитывать при дифференциальной диагностике такой предраковой формы КПЛ, как гипертрофическая.
В первую очередь гипертрофический КПЛ вульвы следует дифференцировать с веррукозной карциномой вульвы, характеризующейся бессимптомными медленно растущими экзофитными очагами поражения, редко сопровождающимися изъязвлением. Гистологически она проявляется акантотическими тяжами с минимальной ядерной атипией, участками гиперкератоза на поверхности опухоли с минимальным образованием кератина внутри нее, а также диффузным хроническим воспалением стромы [7].
В таких случаях в пользу КПЛ может указывать наличие на поверхности очагов поражения сетки Уэкхема, а также присутствие характерных для КПЛ поражений слизистой оболочки полости рта и ногтей.
Как и другие хронические воспалительные заболевания, характеризующиеся расчесами и воспалением, гипертрофический КПЛ вульвы может сопровождаться признаками ПКГ эпидермиса, которую обычно трудно отличить от ПКР кожи [4, 5].
cложность дифференциальной диагностики гипертрофического КПЛ вульвы с ПКР кожи связана и с возможностью злокачественной трансформации первого [8]. О важности различия этих процессов свидетельствуют четыре описанных в литературе случая ошибочной диагностики ПКР при гипертрофическом КПЛ [4, 9].
ПКР кожи характеризуется гиперплазией эпидермиса и придаточного эпителия, выраженным нерегулярным акантозом c формированием роговых кист, инфильтрацией сетчатого слоя дермы, сосудистой и периневральной инвазией. В отличие от ПКР, ПКГ эпидермиса не сопровождается инфильтрацией сетчатого слоя дермы, а также сосудистой и периневральной инвазией [4, 9].
Поэтому при гистологической верификации гипертрофического КПЛ должна проводиться глубокая биопсия очага поражения, достаточная для дифференциального диагноза с ПКР [5].
Гистологические признаки гипертрофического КПЛ включают ортогиперкератоз, клиновидный гипергранулез и псориазиформную гиперплазию эпидермиса [10], а также лихеноидный пограничный дерматит с наличием эозинофилов [11]. При этом возможно наличие типичных признаков ПКГ эпидермиса, но при этом отсутствуют цитологическая атипия, выраженный солнечный эластоз, глубокое распространение акантотических тяжей в дерму, сосудистая и периневральная инвазия [4, 9].
Отличить гипертрофический КПЛ от ПКР поможет окрашивание на эластин для определения перфорированных эластических волокон, что редко наблюдается при гипертрофическом КПЛ и часто — при ПКР кожи [12, 13].
Обычно КПЛ вульвы лечат аппликациями кортикостероидов или ингибиторов ангионеврина (мази такролимус и пимекролимус). В тяжелых случаях, устойчивых к проводимой терапии, используют метотрексат и циклоспорин [2].
Опыт лечения гипертрофического КПЛ вульвы ограничен, что связано с редкостью патологического процесса. Лишь в одном сообщении указывалось на эффективность при этом заболевании внутриочаговых инъекций кортикостероидных гормонов [14].
Красный плоский лишай — причины
Хотя причины появления лишайника на коже или слизистых оболочках остаются загадкой, этот недуг часто ассоциируется с аутоиммунными заболеваниями. На иммунологическую основу заболевания указывает частое сосуществование лишайников с аутоиммунными заболеваниями, то есть теми, при которых клетки иммунной системы атакуют организм по неизвестным причинам, уничтожая «здоровые» клетки.
Красный плоский лишай может появиться у людей, у которых диагностирован диабет, витилиго, очаговая алопеция, некоторые заболевания печени (в том числе гепатит и цирроз), язвенный энтерит (болезнь Крона). Аналогичным образом, красный плоский лишай чаще встречается у людей, перенесших трансплантацию (особенно в качестве реакции трансплантат против хозяина — РТПХ) или принимающих определенные лекарства, например, пеницилламин, метилдоп.
Виды красного плоского лишая
Существует много разновидностей плоского лишая, в том числе: красный плоский лишай, пигментный, узелковый, пемфигоидоподобный, линейный, фолликулярный, эрозивный.
Тип лишайника также может быть определен по месту его появления: красный плоский лишай во рту, лишайник на ногтях, лишай перианальной области, лишайник на половых органах: у мужчин красный плоский лишай встречается на крайней плоти и на головке, у женщин лишайник может встречаться на половых губах — и напоминают лейкоплакию.
Диагностика
При появлении сыпи на лобке или половых органах необходимо обращаться к дерматовенерологу. Диагноз лишай можно поставить на основе таких исследований:
- первичный осмотр, сбор анамнеза;
- микроскопическое исследование образца кожи с места поражения (для этого берут соскоб);
- облучение специальной лампой;
- клинический анализ крови.
Исследования помогают выяснить природу лишая – инфекционную, неврологическую или аллергическую, выбрать адекватное лечение. Дополнительно проводится тест на наличие венерических инфекций.
Для постановки диагноза может понадобиться анализ крови
Помощь дерматолога в Москве
Диагностика розового лишая и лечение – сфера деятельности дерматолога. В зависимости от формы болезни, масштаба поражения кожного покрова пациенту предоставляются рекомендации. При лишае важен эмоциональный и психологический фон человека, поэтому оперативная постановка правильного диагноза позволяет быстрее преодолеть заболевание.
Записаться на прием к дерматологу АО «Медицина» (клиника академика Ройтберга) вы можете по телефону. Заниматься самолечением не стоит. Причина – по внешним признакам кожные высыпания могут оказаться дифференциальными болезнями, например, токсидермией, псориазом, микозом, вторичным сифилисом. В этих случаях требуется назначение другой терапии с учетом определенной клинической картиной и анамнезом пациента.
Опасность кожных патологий на лице
Наиболее опасным при появлении на лице становится опоясывающий лишай. Он может иметь глазную форму – распространиться на глазничный нерв, из-за чего воспалятся оба века, кожа на лбу, нос, область темени. Лишай на глазу появляется также в случае поражения верхнечелюстного нерва. Проявление инфекции на роговице может привести к слепоте. Если появляется чешуйчатый лишай на веке, это тоже опасно потерей четкости зрения и чревато болевыми ощущениями.
Если не пролечиться должным образом от грибкового лишая, возможен ряд последствий:
- развитие хронической формы болезни;
- воспаление на коже перейдет на глаза и ротовую полость;
- распространение на другие участки тела;
- рецидивы;
- шрамы.
Красный плоский лишай — симптомы
Симптомы заболевания хорошо выражены:
- папулы красного или пурпурного цвета;
- поражения кожи обычно блестящие;
- образования, которые, как правило, слипаются и появляются группами;
- беловатые линии на поверхности кожи (так называемая сетка Уикхема);
- зуд кожи.
Зуд кожи
Симптомы плоского лишая обычно появляются внезапно — поражения кожи в течение плоского лишая обычно ограничиваются, высыпания не увеличиваются после появления первых симптомов.
Диагностика
На запущенных стадиях спутать склеротический лишай с каким-либо другим заболеванием сложно. В то же время на начальных этапах патология имеет общие симптомы с сахарным диабетом, витилиго или вульвовагинитом. Это может стать причиной заблуждения.
Диагностика патологии всегда начинается с опроса и осмотра женщины. Уже в это время опытный медик сможет заподозрить наличие лишая и поставить предварительный диагноз.
Чтобы его подтвердить он может назначить обычную или расширенную вульвоскопию (процедура, во время которой ткани вульвы изучаются при помощи кольпоскопа).
Что касается лабораторных исследований, то они могут включать:
- анализ крови на глюкозу;
- ПЦР (для выявления ВПЧ);
- цитологическое исследование материала взятого с тканей наружных половых органов (необходимо для того, чтобы исключить рак);
- иммунограмму (чтобы понять, имеются ли у пациентки иммунные нарушения).
Информация о розовом лишае: причины, симптомы, проявление
Медицине неизвестны точные причины развития лишая Жибера у мужчин и женщин. Исследования проводятся в области влияния вирусов герпеса 6 и 7 типа, но однозначного этиологического агента до сих пор не определено. Причины появления розового лишая продолжают изучать. Известно только, что в любой момент пусковым механизмом может стать ослабленный иммунитет. Причины розового лишая кроются именно в снижении защитных сил организма из-за бактериальных и инфекционных болезней.
Симптомы и клиническая картина заболевания
Из-за простуд, переохлаждения, тяжелого эмоционального состояния, стресса на коже может появиться сыпь. Симптомы розового лишая начинают проявляться именно с нее. Классическая клиническая картина – образование главного очага в виде медальона диаметром от 2 до 10 см. В течение 7-14 дней после его появления сыпь распространяется в виде бляшек и папул розового и желто-коричневого цвета. Они меньше главного очага – их диаметр может быть от 0,5 до 2 см. По внешнему виду высыпания можно спутать со стригущим лишаем из-за чешуйчатого края высыпаний. Через несколько дней после высыпания пятна бледнеют, сморщиваются и роговой слой трескается. Центральная часть бляшек остается гладкой. Симптомы розового лишая могут сопровождаться зудом, усталостью, повышением температуры, общей интоксикацией, увеличенными лимфатическими узлами в области шеи и подбородка.
У вас появились симптомы розового лишая?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Виды заболевания
Розовый лишай может иметь классический вид, когда клиническая картина развивается поэтапно в соответствии с общепринятой системой – от появления «материнской» бляшки до высыпаний меньшего размера в области груди, спины, живота, бедер, на сгибательных поверхностях конечностей. В медицинской классификации различают еще несколько форм заболевания. Лишай Жибера бывает:
- уртикарный – характеризуется наличием не бляшек, а сыпью в виде волдырей. Присутствует сильный зуд. По внешнему виду напоминает крапивницу;
- везикулезный – проявляется генерализованными высыпаниями везикул с сильным зудом. Диаметр пузырей с прозрачной или мутноватой жидкостью от 2 до 6 мм. Часто они образуют «розетки»;
- папулезный – встречается редко. Характеризуется возникновением бесполостных образований над поверхностью кожи. Мелкие папулы в диаметре 1-2 мм;
- геморрагический – возникают точечные геморрагии (кровоизлияния), поэтому цвет бляшек темнее обычного;
- фолликулярный – высыпания группируются в округлые бляшки фолликулярных папул, которые могут возникать параллельно с классическими бляшками;
- односторонний;
- гипопигментный – чаще возникает у людей со смуглой или темной кожей. Для инверсного лишая характерны высыпания в подмышечной и паховой областях и в подколенных ямках;
- асбестовидный – встречается крайне редко, и проявляется в волосистой части головы в виде бляшек серого цвета;
- гигантский розовый лишай Дарье – образование больших по диаметру бляшек от 5-7 см. В тяжелых случаях они достигают размеров ладони пациента;
- кольцевидный окаймлённый розовый лишай Видаля имеет атипичное расположение – преимущественно в паховой или подмышечной области. Высыпания выглядят кольцеобразно.
Гендерные и возрастные особенности
Возникновению розового лишая подвержены женщины, подростки и дети. Разные формы болезни поражают определенные группы людей. Например, везикулезная форма диагностируется чаще у детей и подростков. Папулезная форма диагностируется в большей части случаев у беременных женщин и маленьких детей. Односторонний – в одинаковой мере возникает как у взрослых, так и у детей.
Как происходит передача заболевания
Исследования не дали однозначный ответ на вопрос о заражении. Теоретически розовый лишай передается при тактильном контакте, но это происходит крайне редко. Должны быть провоцирующие факторы, чтобы произошло заражение. Речь идет о низком иммунитете, перенесенных вирусных и инфекционных заболеваниях, простудах. Возможен рецидив у людей с ВИЧ, онкологией и заболеваниями крови.
В чем риски для заболевшего и его партнера
Можно ли получить «в подарок» лишай при половом контакте с зараженным, зависит от состояния иммунитета человека, а также от вида болезни. Потому такие дерматозы называются условно-заразными.
Самые неприятные в списке — опоясывающий и розовый подвид:
- Опоясывающим лишаем воздушно-капельным путем не заразиться, необходим тесный контакт, особенно половой. Использование личных вещей больного также грозит нехорошими последствиями. Но эти предостережения относятся лишь к той стадии болезни, когда происходит появление новой сыпи. Если пузыри покрылись струпьями, заболевание автоматически становится незаразным.
- Из-за малой изученности механизма активизации розового лишая точно ответить на вопрос о его заразности не получается. Поэтому допускают, что этот дерматоз контактным путем передается нечасто. Медики все же рекомендуют отказаться от половой жизни в период болезни, потому что пот и водные процедуры – не лучшие спутники для данного дерматоза.