Псориаз — хроническое неинфекционное кожное заболевание, которое поражает кожу, ногти и суставы. Существует несколько теорий происхождения заболевания — вирусная, психоневрогенная, аутоиммунная, наследственная и др., однако ни одна из них не является общепризнанной. Ученые пришли к мнению о мультифакторной природе псориаза.
По некоторым данным, более 3% населения планеты страдают псориазом на лице и теле, причем заболевание может проявиться впервые практически в любом возрасте.
До сих пор заболевание считалось неизлечимым, однако появились методики, которые не только принесут заметное облегчение пациенту, но и обеспечат стойкую ремиссию псориаза. Лечение основано на применении инновационных технологий.
В нашей клинике успешно лечится псориаз. Лечение этого и других дерматологических заболеваний (витилиго, атопический дерматит, экзема) проводится с помощью новейшего высокотехнологичного оборудования. Мы знаем, как значительно снизить проявления псориаза и добиться стойкой ремиссии даже в самых сложных случаях.
Кроме того, лечение с помощью эксимерной системы Excilite µ (Эксилайт мю) позволяет пациенту отказаться от приема стероидных (гормональных) препаратов.
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
Псориаз: клиника и симптомы
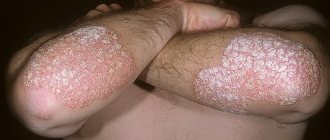
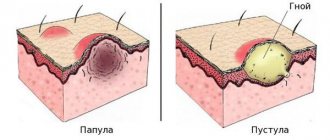
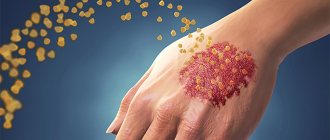
Классическое проявление псориаза на лице и теле – это наличие сыпи в виде папул и бляшек, покрытых серебристо-белыми чешуйками.
Поскабливание папул приводит к следующим проявлениям:
- феномен «стеаринового пятна» — при легком поскабливании шелушение усиливается, поверхность папул становится похожа на растертую каплю стеарина (гиперкератоз, паракератоз);
- феномен «терминальной пленки» – после удаления чешуек появляется влажная тонкая, блестящая пленка: это обнажился слизистый слой эпидермиса;
- феномен «кровяной росы» Ауспитца–Полотебнова – поскабливание пленки приводит к появлению точечных капелек крови (травмирование полнокровных сосочков дермы в результате папилломатоза).
Для заболевания характерна также изоморфная реакция: высыпания появляются на участках кожи, которые подверглись механическому или химическому воздействию (расчесы, порезы, воздействие кислот, щелочей и т.д.).
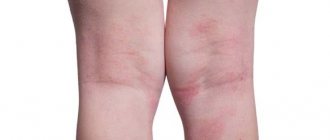
Самыми характерными местами образования псориатических высыпаний являются волосистая часть головы, локти, колени (т.н. «дежурные», или «сторожевые» бляшки). Нередко возникает псориаз на лице, псориаз ногтей, также могут поражаться суставы, половые органы, кожные складки, стопы (псориаз подошвенный), ладони и другие области.
Различают две формы заболевания: зимняя (характеризуется обострениями в осенне–зимний период) и летняя (более редкая форма, рецидивы случаются летом).
Себорейный дерматит
Себорейный дерматит является одной из актуальных проблем дерматовенерологии, учитывая широкое распространение дерматоза у лиц трудоспособного возраста, постоянный рост заболеваемости, хроническое рецидивирующее течение, отсутствие эффективных методов терапии, изучение механизмов развития.
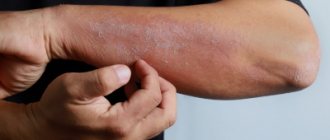
Себорейный дерматит (СД) – хроническое рецидивирующее заболевание кожи, связанное с повышенной секрецией кожного сала, изменением его качественного состава и характеризующееся локализацией в областях скопления сальных желез – на волосистой части головы, лице, верхней части туловища, складках.
Причина возникновения СД неясна. Развитию СД способствуют активизация липофильного дрожжевого гриба Malassezia spp., повышенная секреция кожного сала и изменение его качественного состава на фоне психоэмоционального перенапряжения, стрессовых ситуаций, гормональных, иммунных и нейроэндокринных нарушений, приема некоторых лекарственных препаратов. Имеются данные, указывающие на появление высыпаний, имитирующих себорейный дерматит, при дефиците цинка и никотиновой кислоты, витамина Д.
К факторам способствующим развитию Себорейного Дерматита относят:
- наследственность,
- иммунные и эндокринные факторы,
- инфекционные агенты,
- ВИЧ-инфекция и другие иммунодефициты (у каждого третьего ВИЧ-инфицированного наблюдается себорейный дерматит, среди больных СПИДом им страдают четверо из пяти, при этом дерматит у них протекает очень тяжело).
- поражения нервной системы, стрессы,
- заболевания пищеварительного тракта,
- лекарственные препараты,
- влияние окружающей среды и др.
Распространенность себорейного дерматита в мире составляет 70% среди детей первых 3 месяцев жизни и 3-5% среди взрослых. Хотя перхоть как форма СД наблюдается гораздо чаще – у 15-20% населения.
КЛИНИЧЕСКАЯ КАРТИНА
Высыпания при себорейном дерматите располагаются на коже волосистой части головы, лица, ушных раковин, верхней части туловища, преимущественно в области грудины и лопаток, и в крупных складках. У взрослых лиц на коже волосистой части головы одним из самых ранних признаков заболевания может быть перхоть, позднее появляется покраснение, усиливается шелушение. В дальнейшем формируются четко отграниченные бляшки, часто сливающиеся и занимающие большую площадь с распространением на кожу лба. Иногда могут отмечаться серозно-гнойные корки, после снятия которых обнаруживается мокнущая поверхность. Современные знания о природе перхоти позволяют утверждать, что она является легкой формой СД и может трансформироваться в дерматит при трёх условиях:
- повышенная чувствительность кожи к формированию воспалительных реакций на действие олеиновой кислоты (продукт жизнедеятельности Malassezia spp.) в результате врожденной склонности;
- наличие кожного сала в качестве питательной среды для грибов;
- наличие Malassezia globosa в составе микрофлоры кожи головы.
На лице высыпания локализуются в области скул, крыльев носа, лба, носогубных складок, надпереносья, бровей и обычно сочетаются с поражением волосистой части головы. Высыпания представлены очагами эритемы округлой или кольцевидной формы; возможна инфильтрация, шелушение и образование корок. Кожа в области поражения приобретает серовато-белый или желтовато-красный оттенок, резко выражены фолликулярные отверстия. Возможно развитие блефарита с появлением корок вдоль края века и скоплением масс роговых клеток вокруг ресниц. На туловище и конечностях высыпания представлены овальной, округлой или неправильной формы желтовато-розовыми пятнами, бляшками с шелушением и четкими границами, в центре могут быть мелкоузелковые элементы. В складках кожи часто возникают эритема, отек, мокнутие, болезненные трещины, чешуйко-корки. Возможно вторичное инфицирование и распространение вторичной пиодермии за пределы первоначальных очагов поражения кожи. Себорейный дерматит грудных детей появляется на 1-2 неделе жизни, иногда в конце 1 месяца, и под влиянием рациональной терапии разрешается не позднее 3 месяца жизни. У детей кожный процесс локализуется в области волосистой части головы, лба, заушных областях, в кожных складках и представлен эритемой, бляшками, жирными чешуйками и корками, выпадения волос не отмечается. Краснота и шелушение распространяются на туловище и конечности, а на видимо здоровой коже появляются отсевы пятнисто-папулезных шелушащихся элементов по периферии основных очагов. На волосистой части головы наблюдается гиперемия, инфильтрация, скопление плотных жирных корко-чешуек. Больных себорейным дерматитом беспокоит зуд разной интенсивности. Себорейный дерматит необходимо дифференцировать с псориазом, дерматофитиями волосистой части головы, лица, туловища, аллергическим дерматитом, атопическим дерматитом, бляшечным парапсориазом, розацеа; также необходимо исключить демодекоз.
ЛЕЧЕНИЕ
Выбор тактики лечения при СД зависит от степени выраженности клинических проявлений, длительности заболевания, сведений об эффективности ранее проводимой терапии. Заболевание требует регулярного лечения с использованием системной и топической терапии на протяжения длительного времени. Для наружного лечения применяются средства, обладающие противовоспалительным, противозудным, противогрибковым, а в случае вторичного инфицирования – антибактериальным и антисептическим действием. В острой стадии процесса при выраженном зуде, нарушениях сна целесообразно применение антигистаминных препаратов и седативных средств.
Медикаментозную терапию подбирает врач, может включать в себя следующие препараты: Наружное лечение 1. Топические глюкокортикостероидные препараты 2. Возможно применение пиритиона цинка или топических ингибиторов кальциневрина 3. Противовоспалительные средства для местного применения 4. 1–2% спиртовые растворы анилиновых красителей (бриллиантовый зеленый, фукорцин) 5. Топические противогрибковые препараты 6. При присоединении вторичной инфекции используют мази или, по показаниям, аэрозоли, содержащие антибактериальные препараты. Системное лечение 1. При выраженном зуде — антигистаминные препараты 2. При наличии экссудации рекомендовано применение кальция глюконата в/м
Немедикаментозная терапия Лазерное лечение от 3-4 процедур раз в 10 дней.
ДОМАШНИЙ УХОД при сeбoрейном дeрмaтите лица должен включать: • Мягкое, бережное очищение • Интенсивное увлажнение + успокаивающий эффект • отшелушивание • противовопалительные косметические средства • Защита от УФ- облучения При себорейном дерматите волосистой части головы необходимо подобрать: • лечебный шампунь с отшелушивающими и противогрибковыми свойствами • средство дополнительного более тщательного очищения: пилинг-маска для волосистой части кожи головы • мягкий базовый шампунь для постоянного применения, и для чередования с лечебным шампунем • при необходимости увлажняющий уход для кожи головы: маска, эмульсия, крем
Обязательным условием лечения является ДИЕТА. Диета должна преследовать несколько целей: нормализация пищеварения, выведение из организма шлаков и токсинов, исключение продуктов-аллергенов, насыщение полезными веществами, витаминами и минералами, а также укрепление иммунитета. Диету при себорейном дерматите необходимо соблюдать долго, даже после исчезновения признаков заболевания. Какие продукты нужно исключить из рациона? Поскольку при себорейном дерматите имеет место повышенная выработка кожного сала, то необходимо в первую очередь исключить продукты, усиливающие этот процесс. К таким продуктам относится вся пища с: • консервантами, • красителями, • усилителями вкуса, • специями, пряностями, • все острое, • маринованные продукты, • соленые блюда. В этот же список следует включить кондитерские изделия, сладости, полуфабрикаты и, конечно же, фастфуд, всевозможные закуски (чипсы, сухарики, снеки и т. п.). Отказаться придется от жирной пищи и алкоголя. Подобные продукты не только могут влиять на выработку кожного сала железами, но и негативно сказываются на процессе пищеварения и «засоряют» организм, поэтому отказ от них поможет решить сразу несколько проблем. Ограничить в рационе, а лучше полностью убрать из диеты, нужно и продукты, которые считаются потенциальными аллергенами. К ним относят: • цитрусовые фрукты, • клубнику, • мед, • шоколад, • какао, • орехи, • икру, • грибы, • кофе. Ограничить следует – особенно людям, страдающим ожирением, – углеводную пищу (макаронные изделия, свежий хлеб, сдоба, выпечка, сахар).
Что можно есть при себорейном дерматите? Многим кажется, что из рациона придется убрать все вкусное (хоть и не полезное), и меню станет однообразным, но на самом деле это не так. При желании можно питаться не только полезно, но и вкусно. Кисломолочные продукты обязательно должны входить в рацион людей, страдающих кожными заболеваниями. Они помогут наладить пищеварение, а также обогатить организм питательными веществами и микроэлементами. Рекомендуется выбирать продукты с пониженным содержанием жиров, обогащенные бифидо- и лактобактериями, не содержащие сладких добавок, красителей и консервантов. Обычно такие продукты имеют не очень большой срок хранения. Овощи, зелень, фрукты – незаменимый источник витаминов, микроэлементов, клетчатки и других веществ, необходимых каждому человеку. Витамины способствуют улучшению регенеративных процессов в тканях, укреплению иммунитета, что очень важно при себорейном дерматите. Достаточное количество овощей в рационе также благоприятно сказывается на работе пищеварительной системы. Для нормализации обменных процессов, а также в качестве «строительного материала» для организма, необходим белок, причем более половины белков, поступающих с пищей, должны иметь животное происхождение. Рекомендуется употреблять в пищу нежирное мясо, рыбу, а также яйца (не более 1–2 в день). Не следует забывать и о морепродуктах (при условии, что на них нет аллергии), таких как кальмары, креветки, мидии, устрицы, а также морская капуста. Эти продукты содержат большое количество микроэлементов, в том числе цинк, который необходим для нормализации работы кожных желез. Для оздоровления процессов пищеварения полезно ввести в рацион отруби, злаки, а также крупы, особенно полезны овсяная и гречневая. Также не следует забывать и о растительных маслах, содержащих полиненасыщенные жирные кислоты и витамины А и Е, которые оказывают благотворное влияние на состояние кожи. Злоупотреблять ими не стоит из-за высокого содержания в них жиров, но 1–2 столовые ложки оливкового, льняного или виноградного масла, добавленные в овощной салат, принесут только пользу. Людям, страдающим себорейным дерматитом, особое внимание следует уделить не только объему выпиваемой жидкости, но и ее качеству. Ежедневно следует потреблять не менее 1,5–2 литров жидкости, основную часть этого объема должна составлять вода; рекомендуется пить очищенную, некипяченую воду, в нее можно добавить лимонный сок. Также полезны свежевыжатые овощные и фруктовые соки, которые следует разбавлять водой, зеленый чай, компоты, отвар шиповника. Отказаться следует от жареной пищи (жареные блюда можно заменить запеченными в духовке, причем запекать продукты лучше в фольге или специальном пакете для приготовления диетических блюд, таким способом можно готовить мясо, рыбу, овощи) Еще одним предпочтительным кулинарным способом является приготовление пищи на пару: продукты сохраняют наибольшее количество витаминов, а во время готовки не выделяются вредные вещества.
Медикаментозное лечение, назначенное врачом, и соблюдение диеты при себорейном дерматите помогут в кратчайшие сроки избавиться от неприятных симптомов этого заболевания.
Виды псориаза
В зависимости от характера и локализации процесса, выделяют несколько видов псориаза:
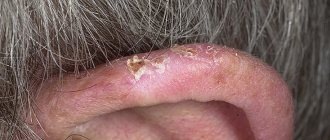
- Себорейный псориаз — поражение волосистой части головы и соседних участков (лоб, кожа за ушами). Псориаз кожи головы – форма, которая встречается у 80% пациентов с псориазом. Пациенты с псориазом кожи головы нередко остро нуждаются в помощи психотерапевта.
- Экссудативный псориаз – образование на поверхности папул пластинчатых чешуек желтоватого цвета, при удалении которых с поверхности папул обнажается мокнущая, кровоточащая поверхность.
- Интертригинозный псориаз — поражение крупных складок, характерное для детей и пожилых людей (часто пациентов с сахарным диабетом). Шелушение для этой формы не характерно, очаги поражения резко очерчены, имеют гладкую поверхность насыщенно-красного цвета, нередко влажную.
- Псориаз подошвенный и ладонный — утолщение, огрубение верхнего слоя кожи (гиперкератоз), которое приводит к появлению мозолевидных уплотнений красноватого оттенка и нередко покрытых трещинами. Внешне может напоминать микоз, экзему, вторичный сифилис.
- Застарелый псориаз – образование крупных, длительно существующих бляшек, которые нередко локализуются на пояснице, бедрах, ягодицах и могут характеризоваться папилломатозными разрастаниями. Одна из разновидностей данной формы псориаза является рупиоидный псориаз (образование многослойных корок конической, рупиоидной формы).
- Каплевидный псориаз – образование обильных папул по всему кожному покрову на фоне острых инфекционных заболеваний (при этой форме заболевания из глотки и кожных складок высеивается Streptococcus pyogenes).
- Псориаз ногтевых пластин (псориаз ногтей, псориатическая онихия). Чаще встречается псориаз ногтей на кистях рук. Различают симптом «наперстка», симптом «песчаных волн», симптом «коготь птицы», симптом «масляного пятна» (бурое пятно под ногтем) и другие виды деформации ногтевых пластин.
- Псориаз слизистых оболочек – поражение слизистой оболочка полости рта (щеки, губы, язык), образование на них плоских сероватых папул, с четкими границами и розовым периферическим венчиком.
Наиболее тяжелыми формами псориаза являются псориатическая эритродермия, пустулезный и артропатический псориаз.
- Псориатическая эритродермия – острый процесс, при котором кожные покровы становятся похожими на одну гигантскую инфильтрированную бляшку с характерным серебристо-белым шелушением. Ухудшается общее самочувствие пациента (повышение температуры тела, увеличение лимфатических узлов, боли в суставах). При аллерготоксической форме псориатической эритродермии появляются также признаки общей интоксикации (головная боль, отек кожных покровов, зуд, стянутость кожи, а также выпадение волос и болезненность в конечностях при движении).
- Пустулезный псориаз – образование на фоне яркой эритемы мелких поверхностных пустул. Процесс сопровождается болезненностью и жжением. Очаги поражения быстро разрастаются так, что псориатические бляшки перестают быть различимыми, происходит отслаивание поверхностных слоев эпидермиса в виде т.н. «гнойных озер». На этом фоне может развиться эритродермия.
- Артропатический псориаз – помимо типичных высыпаний на коже, происходит поражение суставов (чаще мелких). Харатерны болезненность, припухлость, ограничение подвижности суставов, а в дальнейшем их вывихи, анкилозы, деформация. Данная форма нередко приводит к инвалидизации пациента.
Симптомы псориаза волосяного покрова головы
Первые признаки заболевания – небольшие папулы с мелкими чешуйками, которые со временем превращаются в бляшки. В процессе развития возникает небольшое шелушение и зуд, которые постоянно усиливаются. В результате расчесывания появляются раны, ссадины, трещины, которые воспаляются, кожа огрубевает, папулы переходят в бляшки. Далее развитие патологии происходит по следующему сценарию:
- Образование перхоти, вследствие отшелушивания клеток эпителия.
- Появление белесых хлопьев, в результате утолщения чешуек.
- Красные бляшки, кожа легко травмируется, что приводит к микротрещинам и ранкам. На этой стадии развитие псориаза может остановиться у 80-90% больных (себорейный псориаз).
- Чешуйки сероватого оттенка по всей поверхности, вплоть до линии роста волос (пустулезный псориаз).
- При отсутствии какого-либо вмешательства в течение болезни псориаз может выйти за волосяной покров (каплеобразный псориаз).
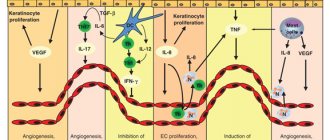
Природа болезни заключается в нарушении цикла роста клеток верхнего слоя эпидермиса, которые начинают делиться в два раза быстрее, что приводит к наслоению и вышеперечисленным симптомам.
Псориаз. Лечение
Столь разнообразная клиническая картина заболевания затрудняет диагностику – необходимо дифференцировать псориаз от значительного числа заболеваний (напр., красного плоского лишая, сифилиса, себорейного дерматита, атопического дерматита, ревматоидного артрита и др.).
Помните, что малейшее шелушение или покраснение кожи нельзя оставлять без внимания – это могут быть симптомы псориаза и других дерматологических заболеваний, которые будут прогрессировать без лечения. Опытные врачи-дерматологи нашей клиники проведут необходимые исследования и поставят верный диагноз.
Лечение псориаза направлено на ликвидацию воспалительного процесса и включает целый комплекс лечебных мероприятий. Сегодня существует немало методик и препаратов для лечения пориаза. При назначении терапии важно учитывать распространенность поражения кожных покровов, форму и стадию заболевания, особенности протекания процесса, наличие сопутствующих заболеваний и др.
В комплексную программу лечения псориаза включены общая и местная терапия, назначение антигистаминных препаратов, физиотерапевтические методы и т.д.
Местная лекарственная терапия (с помощью средств, содержащих серу, нафталан, деготь и др. компоненты) направлена на уменьшение воспалительных явлений, шелушения кожи.
В прогрессирующей стадии назначаются глюкокортикостероиды, применение которых имеет ряд ограничений и должно назначаться исключительно специалистом. Так, применение сильных глюкокортикостероидов сопряжено с высоким риском синдрома отмены, который выражается в резком обострении процесса. Самолечение такими препаратами может привести к атрофии, откам кожи и др.
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
Мы знаем, как лечить псориаз! Клиника «МедикСити» применяет новейшую эксимерную лазерную систему Excilite. Уникальное оборудование позволяет добиться стойкой ремиссии заболевания, значительного снижения проявлений псориаза.
Очень важно как можно раньше начать лечение псориаза! Цены на курс процедур вы можете уточнить у администратора клиники или по телефону!
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
Лечение псориаза с применением системы Eхcilite основано на воздействии на зону поражения монохроматическим излучением с длиной волны 308 нм. Происходит прицельное фототерапевтическое воздействие на патологические клетки. Эффективность лечения составляет 90%! Положительные результаты заметны уже через несколько процедур. Происходит быстрое заживление воспалительных очагов, удаление бляшек. При этом процедуры безболезненны, комфортны, не имеют побочных эффектов.
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
В лечении псориаза также важны соблюдение специальной диеты, особый уход за кожей (применение увлажняющих, смягчающих кожу кремов и др.), санаторно-курортное лечение, применение витаминотерапии и др.
Необходимо, кроме того, провести коррекцию сопутствующих заболеваний ЖКТ, нервной системы, гормональной сферы и пр.
Материал подготовлен при участии специалиста:
Крем от псориаза
Кремы и мази при псориазе имеют разное назначение и применяются на разных этапах заболевания. Гормональные противовоспалительные мази и кремы применяются для того, чтобы остановить воспалительные процессы в коже. Существует несколько классов гормональных препаратов. Они обладают разной способностью к всасыванию и разной активностью. При применении у детей стараются избегать нанесения гормональных препаратов на область лица и шеи, область складок кожи – места, где кожа более тонкая. Местные препараты на основе кальципотриола (производное витамина Д) также оказывают противовоспалительное действие. Это более позднее поколение препаратов. В настоящее время они не применяются во время беременности и кормления грудью.
Салициловая мазь и лосьон на основе салициловой кислоты предназначены для удаления чешуек кожи при выраженном шелушении. Салициловая кислота не только обладает отшелушивающим действием, но и повышает эффективность действия местных гормональных препаратов. В стационарной и регрессирующей стадии, когда воспаление стало менее активным, средства на основе салициловой кислоты применяются в более высокой концентрации.
Средства для восстановления структуры кожи и устранения сухости применяются в течение всего периода лечения, а также совместно с УФО для уменьшения зуда кожи. После купирования обострения эти средства помогают поддержать защитные свойства кожи и снизить риск возникновения новых высыпаний.