Главное в уходе за новорожденным мальчиком – забота о его коже. У младенцев это чувствительный орган, который является одновременно и способом взаимодействия с миром, и защитным барьером. Кожа малыша сформирована из клеток того же вида, что и нервная система, и потому содержит в себе множество рецепторов. Кожа – это своего рода зеркало, в котором находит отражение самочувствие и здоровье крохи.
Кожа выполняет и дыхательную функцию: через нее осуществляется 60% всего газообмена. Между тем, толщина кожи у новорожденного младенца составляет всего 0,4 мм (у взрослого – 2 мм), а барьерный роговой слой в первое время отсутствует. Вот почему кожа малыша более восприимчива к инфекциям и воздействию различных факторов: воды, тепла, солнечного излучения, ветра и, конечно, моющих средств. Неудивительно, что порядка 10% вызовов врачей к малышам связаны с заболеваниями кожи. Грамотный уход за кожными покровами вашего крохи и тщательный подбор косметических средств помогут вам избежать многих ненужных проблем.
Уход за новорожденным: интимная гигиена
Почти у каждой мамы новорожденного мальчика возникает три основных вопроса:
- Мыть или не мыть малыша после каждой смены подгузника?
- Открывать ли во время мытья крайнюю плоть головки полового члена?
- Не вредно ли ребенку носить подгузники?
Давайте ответим на них по порядку:
Мыть или не мыть – вот в чем вопрос
Уход за новорожденным мальчиком в обязательном порядке включает в себя подмывание. Мыть мальчиков надо не реже, чем девочек! То есть каждые 2–3 часа либо при каждой смене подгузника. В отличие от девочек, мальчиков можно подмывать в любом направлении, хоть спереди назад, хоть наоборот, нельзя только делать это в тазу (после дефекации). Остатки ферментов и непереваренной пищи могут вызвать инфицирование мочеполовых органов и раздражение промежности, привести к опрелостям. Поэтому подмывать мальчика нужно только проточной водой. А после мытья не торопиться надевать подгузник и как следует просушить кожу. Чем больше воздушных ванн будет принимать ваш кроха, тем лучше для его кожи! Использовать мыло, растворы соды и марганцовки и другие моющие средства при подмывании не рекомендуется, чтобы не лишать кожу малыша защитной гликолипидной мантии. Паховые складки и раздраженные места можно после подмывания смазывать гигиеническим маслом – оливковым, миндальным (продается в аптеке). Мошонку и половой член смазывать не нужно.
| Это важно знать! Если внешний вид полового члена вызывает у вас настороженность: например, он покраснел, отек, надувается при мочеиспускании – срочно обратитесь к детскому урологу . |
Несоблюдение правил интимной гигиены у новорожденного мальчика может привести к баланопоститу (воспалению головки полового члена) и такой стадии фимоза (прирастания крайней плоти), которая исправляется только хирургическим путем. Перенесенные мальчиком в детстве воспаления половых органов могут во взрослом возрасте вылиться в бесплодие, импотенцию, простатит и другие малоприятные проблемы. Правильный уход за новорожденным мальчиком – залог его крепкого мужского здоровья в будущем.
Крайняя плоть: открывать или не открывать головку члена?
Современные, прогрессивные врачи настойчиво рекомендуют оставить в покое крайнюю плоть мальчиков до 5–6 лет. В более раннем возрасте внутренняя поверхность крайней плоти пока еще крепко связана с головкой полового члена. Это явление абсолютно нормально, на медицинском языке оно называется физиологическим фимозом. Преждевременное сдвигание крайней плоти у малыша приводит к образованию мелких ранок, которые, заживая, оставляют шрамы, что приводит к еще большему сужению крайней плоти.
| Это важно знать! Если вашему малышу было проведено обрезание, первую неделю пенис будет красным и будет выделять желтоватый секрет. Следите за тем, чтобы краснота постепенно сходила, а на головке полового члена не образовывалась мокнущая желтая корочка. Если это произошло, немедленно обратитесь к детскому урологу. |
Подгузники: да или нет?
Есть мнение, что постоянное ношение подгузников перегревает половые органы малыша, нарушает их естественное формирование и процесс выработки сперматозоидов. Были проведены исследования на базе Научного центра здоровья детей, которые показали, что увеличение температуры на 2 ºС из-за использования подгузников не влияет на половую функцию и формирование половых органов. В пользу этого говорит и тот факт, что уже повзрослело поколение детей, которые выросли в подгузниках, но при этом успешно обзаводятся собственными малышами (хотя процент первичного мужского бесплодия в наши дни однозначно вырос, чем бы он ни был обусловлен). Но опытные специалисты все равно рекомендуют не держать малыша все время в подгузниках.
Иногда у крохи возникает аллергия на подгузник, точнее, не на сам подгузник, а на материалы, из которых он изготовлен. Это не значит, что нужно вовсе от подгузников отказаться. Просто поменяйте фирму-производителя и всегда следите за тем, чтобы подгузник соответствовал весу малыша. При аллергиях у новорожденных очень хорошо использовать «системы естественного пеленания детей». На первом этапе их использования они требуют чуть большего времени в освоении, чем обычные одноразовые подгузники, но позже, приноровившись к ним, вы оцените то, что во-первых, они более экологичны, а во-вторых, в итоге выходят более дешевыми в использовании, чем одноразовые.
Пеленочный дерматит и травматизация кожи у детей
В период младенчества кожа, как и весь организм, функционирует в состоянии неустойчивого равновесия, а это значит, что новорожденный ребенок особенно уязвим для воздействия неблагоприятных факторов. Именно на этой стадии развития ребенка ввиду незрелости кожного покрова возможны различные микротравматизации кожи. Эпидермис у новорожденного сочный и рыхлый, роговой слой тонкий и до самых верхних слоев содержит клетки с ядрами, вследствие чего не может выполнять полноценную защитную функцию. Он легко раним при малейших механических и/или химических воздействиях (купание, пеленание, намыливание) и легко мацерируется. Недостаточно сформированная водно-липидная мантия на поверхности кожи новорожденных и повышение щелочности среды, особенно в интертригенозных и себорейных областях играют важную роль в подверженности кожи у новорожденных бактериальными инфекциями. Следует отметить несовершенство иммунобиологических защитных механизмов новорожденных в борьбе с пиогенной инфекцией. Несовершенство естественного иммунитета у новорожденных, который связан в значительной степени с физиологической гипогаммаглобулинемией в раннем (3–6 мес) возрасте, оказывает непосредственное влияние и на защитные свойства кожи. В младенческом периоде отмечается тенденция к увеличению числа детей с вялотекущими формами стрептодермий, проявляющимися зудящими эритематозно-сквамозными очагами, поражением крупных и мелких складок с явлениями мацерации или мокнутия и гиперемией перианальной области. Ошибочная трактовка клинических проявлений пиодермии как аллергических приводит к назначению препаратов топических глюкокортикостероидов и, как правило, ухудшению течения заболевания [1, 2].
Своеобразие течения патологического процесса на коже новорожденных отличается тем, что в данный период имеется особая чувствительность к стафилококковой инфекции, которая обладает склонностью к генерализации. Нередким осложнением пиодермии является сепсис. Следует обратить внимание, что общая реакция организма держится значительно дольше, чем патологический процесс на коже [2].
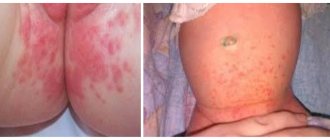
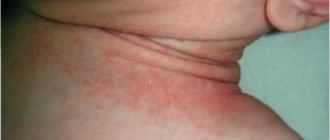
Травматическое повреждение кожи при плохом уходе и трении соприкасающимися поверхностями раздраженной кожи или грубой одежды приводят к возникновению опрелостей, которые в современной литературе получили второе название «пеленочный дерматит». Пеленочный дерматит — широко распространенное явление, частота его развития колеблется от 30% до 60%. Образованию опрелостей способствует загрязнение кожи, повышенная влажность под пеленками или внутри подгузника, затрудненный доступ воздуха, инфицирование, плохая гигиена с недостатком водных процедур. Пеленочный дерматит чаще развивается у детей с атопическим дерматитом или с младенческим себорейным дерматитом. Пеленочный дерматит может возникнуть с первых недель жизни, но пик заболевания отмечается между 7-м и 12-м месяцами, когда питание ребенка становится более разнообразным [2]. Давно известен факт, что частота пеленочного дерматита ниже среди младенцев, находящихся на грудном вскармливании, что объясняется меньшей кислотностью мочи и каловых масс при естественном вскармливании [3].
Клиническая картина характеризуется очагами эритемы с довольно четкими границами, располагающимися на соприкасающихся друг с другом кожных поверхностях, в паховых складках, в подмышечных областях. Эритема имеет разную интенсивность окраски, от легкой до ярко-красной, в тяжелых случаях появляется мацерация, отслоение эпидермиса, эрозии, мокнутие. Отсутствие должного ухода и лечения может привести к прогрессированию процесса и развитию поверхностных язв. Если пеленочный дерматит сохраняется более 72 часов и не поддается традиционному лечению, предполагается, что кожа может быть инфицирована Candida albicans или грамположительной и грамотрицательной флорой, в том числе протеем и синегнойной палочкой. В первую очередь необходимо устранить избыточную влажность, улучшить гигиену кожи и уход за ребенком. Целесообразно использовать современные одноразовые подгузники, внутренний целлюлозный слой которых содержит гелеобразующий материал, обладающий высокой влагопоглощающий способностью. Преимущество этих подгузников состоит в том, что моча впитывается и удерживается во внутреннем слое и кожа ребенка не соприкасается с влагой. Помимо этого, ребенка надо одевать не слишком тепло, не следует также использовать плотно прилегающую одежду. Не нужно забывать о более частом мытье ребенка, после чего тщательно просушивать кожу. Ежедневно 2–3 раза в день необходимы воздушные ванны по 5 минут. Наружно назначают взбалтываемые смеси, добавляют антимикробные, дезинфицирующие вещества. По мнению В. М. Делягина (2013), ни в коем случае нельзя применять тальк или иные «бестальковые присыпки». Как адсорбенты они малоэффективны, превращаясь в «мочевые компрессы». Вредно использовать и крахмал, который, впитывая влагу, становится средой, благоприятствующей росту патогенной флоры [3].
Лечебное и профилактическое действие при пеленочном дерматите оказывает мазь Бепантен®, которая формирует защитный барьер против внешних раздражителей (моча, фекалии). Мазевая основа препарата на основе ланолина предотвращает трансэпидермальную потерю влаги, при этом сохраняя процессы кожного дыхания, что позволяет применять мазь в любое время года. Исследование эффективности мази Бепантен® для профилактики пеленочного дерматита проводилось в Научном центре здоровья детей РАМН [4]. Под наблюдением находились 62 новорожденных ребенка с перинатальными поражениями центральной нервной системы, гестационный возраст от 32 до 40 недель, недоношенные 32,3%. 40 детям наносили мазь Бепантен® в профилактических целях при каждой смене подгузника. Вторая группа (группа сравнения), в которую вошли 22 ребенка, получала стандартную мазь на основе вазелина и подсолнечного масла. В результате исследования в 1-й группе наблюдавшихся детей не зафиксировано ни одного случая возникновения пеленочного дерматита, а в группе сравнения развитие пеленочного дерматита различной степени тяжести наблюдалось в 45,5% случаях. Этим детям было назначено лечение мазью Бепантен®, в результате терапии отмечалось клиническое улучшение уже через 2 дня.
Травмы кожи
Ни один ребенок в процессе своего развития не минует травм кожи. Они подстерегают его везде — дома, на улице, в детском саду, в транспорте, во время занятий спортом. Наибольшее количество из них, к счастью, является легкими. К ним относятся ссадины, царапины, неглубокие ранки, царапины, возникающие вследствие расчесов, — то есть все те повреждения, которые не наносят существенного ущерба здоровью и быстро заживают. Более тяжелыми и опасными травмами кожи являются ожоги. Хирурги располагают тревожной статистикой: среди общего числа людей, получивших ожоги, более 35% составляют дети, почти половина из которых совсем маленькие — младше трех лет. Чем меньше ребенок, тем большую опасность для него представляет ожоговая травма. Даже поверхностные ожоги, если они обширны по площади, всегда угрожают жизни детей, а ограниченные глубокие ожоги нередко приводят к инвалидности с раннего возраста. По данным зарубежных исследователей ожоги составляют от 3% до 8% всех несчастных случаев у детей. Помимо этого, 95% всех случаев происходит дома, преимущественно в результате обваривания кипятком (73%), что обычно случается на кухне (62%) или в ванной (16%), чаще у мальчиков (59%), чем у девочек (41%), средний возраст детей составляет 24 месяца [5, 6].
Развитие воспаления — нормальная физиологическая реакция на повреждение кожи. При нарушении целостности кожного покрова сразу же включаются нейрогуморальные механизмы, цель которых — восстановление гомеостаза организма через закрытие раневого дефекта. Чем быстрее происходит восстановление кожи, тем больше вероятность либо безрубцового заживления, либо заживления с образованием эстетически приемлемых рубцов. Скорость репаративных процессов в коже зависит от многих факторов (площади и глубины повреждений, состояния реактивности макроорганизма, наличия сопутствующей патологии, состояния микроциркуляторного русла и т. д.) [7, 8].
Поверхностные травмы кожи
Результатом травмы кожи может быть полное восстановление кожного покрова, без видимых отличий от здоровой кожи. Это возможно при поверхностных травмах кожи, с повреждением эпидермиса до базальной мембраны и верхушек сосочков. Такие раны всегда заживают без рубцов за счет усиленной пролиферации базальных кератиноцитов. Дерма в таком случае остается практически интактной, поэтому скорость заживления зависит от пролиферативной способности кератиноцитов. Такая травма чаще наблюдается у детей при ссадинах и царапинах. Неглубокие дефекты кожного покрова возникают при ожогах I–II степени. Однако у маленьких детей имеет значение не только глубина поражения, но и его площадь. Размер ожоговой площади оценивается по «правилу ладони». Условно поверхность детской ладошки принимается за один процент от общей площади тела. Ожог, размеры которого превышают пять ладошек, т. е. более 5%, грозит развитием ожоговой болезни. По этой причине в обязательном порядке должны быть госпитализированы новорожденные, независимо от площади ожогов, и дети до одного года, если площадь ожогов превышает 5% от общей площади поверхности тела. Дети старше одного года направляются в стационар, если площадь ожогов превышает 10% от общей площади поверхности тела. Кроме того, в госпитализации нуждаются дети с небольшими ожогами площадью от 5% до 10% с респираторными и гемодинамическими расстройствами, ожогами в области лица, кистей рук или промежности [5].
Первая помощь при любых ожогах — промывание проточной водой. Холод приостанавливает распространение высокой температуры вглубь кожи и успокаивает боль, предотвращая развитие у ребенка ожогового шока. Можно поливать обожженное место водой из-под крана, приложить к нему снег, лед, любой замороженный продукт из холодильника. Охлаждение должно быть длительным, не менее 20 минут, так как высокая температура, способная вызвать гибель клеток, может сохраняться в коже очень долго — до 6 часов. Быстрое наложение сухой повязки создает эффект грелки и усиливает ожог, поэтому обожженное место лучше накрыть влажной салфеткой с антисептическим раствором (0,05% раствор хлоргексидина, раствор фурацилина). Если ребенок ошпарился кипятком, то поражение гораздо серьезнее. Требуется на удивление короткий срок воздействия горячей воды (1 секунда при температуре 70 °C), чтобы произошел глубокий ожог, особенно тонкой кожи новорожденных. Свыше 65% ожогов кипятком случаются у детей в возрасте до двух лет [5].
При ожоге II степени на коже образуются пузыри вследствие акантолиза эпидермиса. Вопреки бытующему мнению, что пузыри нужно вскрывать, на наш взгляд, такая необходимость возникает крайне редко — только при условии развития вторичной инфекции. Поскольку содержимое пузырей стерильно, не следует обнажать эрозированную поверхность кожи, создавая идеальные условия для присоединения инфекции. Любое неосторожное вмешательство инфицирует рану и приведет к гнойным осложнениям и последующим рубцам. Если пузырь все же вскрылся, на это место накладывается салфетка, смоченная в растворе фурацилина, и фиксируется бинтом. Применение противоожоговых спреев сразу после травмы возможно только при небольших и неглубоких ожогах у детей старше трех лет.
Инновационным препаратом для заживления раневых поверхностей кожи является декспантенол. При проникновении в кожу декспантенол превращается в пантотеновую кислоту, структурный элемент коэнзима А. Коэнзим А — ключевой элемент цикла Кребса, генерирующего энергию, необходимую для процессов регенерации и функционирования. Декспантенол, активный ингредиент препарата Бепантен®, уже несколько десятилетий успешно применяют для заживления ран [9]. Современные научные данные демонстрируют непосредственное влияние декспантенола на пролиферацию кератиноцитов. При обработке декспантенолом соскобов клеток достоверно установлено повышение продукции протеина Кi67, специфического показателя пролиферации клеток и активации провоспалительных генов, включая ген, кодирующий интерлейкин-6 (ИЛ-6) [9]. Действие декспантенола не ограничивается только активизацией фибробластов, результаты недавних исследований in vitro продемонстрировали противовоспалительный эффект лекарственного вещества. Декспантенол индуцирует экспрессию гена НМОХ-1 (протеин НО-1), который участвуют в процессе заживления раны, проявляя антиоксидантное действие, а также обеспечивает защиту от повреждающего действия активных форм кислорода в митохондриях клеток асцитной опухоли Эрлиха [9].
На раневых поверхностях лучше использовать лекарственную форму декспантенола — Бепантен® плюс, который оказывает двойной эффект за счет содержащихся в нем компонентов: декспантенола и хлоргексидина.
Во-первых, хлоргексидин образует пленку на раневой поверхности, оказывая свой основной антисептический эффект продолжительное время. Хлоргексидин — хорошо известный антисептический препарат, активен в отношении грамположительных и грамотрицательных бактерий (Treponema pallidum, Chlamydia spp., Ureaplasma spp., Neisseria gonorrhoeae, Gardnerella vaginalis, Bacteroides fragilis, кроме микобактерий туберкулеза); простейших (Trichomonas vaginalis); вируса герпеса. Во-вторых, кремовая основа препарата позволяет проникать декспантенолу глубже в рану, активизируя синтез аденозинтрифосфорной кислоты (АТФ) и размножение фибробластов. В результате достигается двойное действие — на поверхности формируется пленка из хлоргексидина, который обеззараживает рану, а проникающий глубже декспантенол стимулирует регенерацию. Такие особенности позволяют быстро достигать заживления на тех участках кожи, где идет постоянное воздействие на раневую поверхность (сгибание и разгибание).
Глубокие травмы кожи
Травмы кожи, располагающиеся глубже верхушек сосочков, влекут за собой повреждение базальной мембраны и капилляров поверхностной сосудистой сети. Кровотечение и боль становятся первыми симптомами такой травмы. Такое повреждение кожи может наблюдаться при ожогах II–IIIа степени, и заживает оно, как правило, без рубцов за счет сохранившихся фрагментов базальной мембраны с базальными кератиноцитами, из эпителиальных клеток волосяного фолликула и из эпителия протоков сальных желез. Такая травма заживает по принципу натяжения, базальные кератиноциты начинают активно делиться и устремляются на дно раны, наползают с краев, создавая сначала монослой клеток, а затем многослойный пласт, под которым идет завершение процесса репарации кожного дефекта и восстановление кожи. При отягощающих обстоятельствах (присоединение вторичной инфекции, снижение иммунитета, эндокринопатии и т. д.) происходит углубление кожного дефекта ниже базальной мембраны, в таком случае после репарации кожного дефекта возможно развитие депигментации. Ключевым моментом в профилактике патологического рубцевания является активность кератиноцитов, которая обеспечивает быстрое заживление раны. По этой причине препараты, стимулирующие митоз, способны предотвратить затяжное воспаление и впоследствии формирование патологического рубца. По результатам клинической апробации, проведенной в Санкт-Петербургском НИИ акушерства и гинекологии, крем Бепантен® проявил высокую клиническую эффективность в лечении неинфицированных поражений кожи уже на 2–3 день от начала лечения. Отмечена прекрасная переносимость препарата, не было зарегистрировано ни одного побочного эффекта.
Рубцеванием заканчиваются травмы кожи ниже гребешков эпидермиса на границе сосочкового и сетчатого слоя дермы. По глубине такие раны сравнимы с ожогами IIIа степени. Вид рубцов при этом может быть различным от нормотрофических до гипер- и атрофических. Патологические рубцы развиваются при наличии сопутствующих отягощающих моментов, снижающих реактивность организма.
Глубокие травмы с разрушением нижележащих тканей, а именно с повреждением подкожно-жировой клетчатки, всегда заживают с образованием деформирующих рубцов. В таком случае всегда возникают предпосылки рубца гипотрофического вида. При развитии затяжного воспаления возникают предпосылки для образования гипертрофических рубцов [8, 10, 11]. Первая помощь при таких повреждениях кожи заключается в промывании раны, остановке кровотечения и наложении стерильной повязки. Для профилактики инфицирования применяются антисептические препараты. Многие из них, кроме антисептического действия, обладают противовоспалительным эффектом, а также способствуют процессам заживления. Растворы, содержащие этиловый спирт, при попадании вглубь раны могут вызывать некроз тканей, препятствуя дальнейшему заживлению. Спиртовыми растворами обрабатывают кожу вокруг раны, края раны.
Во время заживления дефектов кожи акцент клеточного спектра смещается только в сторону пролиферации, дифференцировки и трансформации фибробластов и пролиферации кератиноцитов. Известно, что чем быстрее купируется воспаление и происходит закрытие раневого дефекта волокнистыми и клеточными структурами соединительной ткани с последующей эпителизацией, тем более благоприятный вид будет иметь рубец. То есть чем форсированнее происходит эпителизация, тем рубец будет выглядеть эстетичнее. Важно в этот момент не допустить воспаления и расхождения краев раны. Для профилактики патологического рубцевания на 2–3 день после травмы кожи рекомендуется использовать средства, усиливающие пролиферацию клеток (Солкосерил, Актовегин, Бепантен® плюс) [10, 11].
Травматизация кожи — сопутствующий процесс жизнедеятельности любого ребенка. В таких ситуациях врач в первую очередь не должен допустить инфицирования раневой поверхности, а затем приложить все усилия для стимуляции быстрой эпителизации и эстетического формирования рубца.
Литература
- Суворова К. Н., Касихина Е. И., Гришко Т. Н., Бассе Ф. Б. Современные особенности течения дерматозов у детей первого года жизни. I Московский форум «Дерматовенерология и косметология: синтез науки и практики». Тезисы докладов. Москва, 2011. С. 31.
- Суворова К. Н., Куклин В. Т., Руковишникова В. М. Детская дерматовенерология. Казань, 1996. 441 с.
- Делягин В. М. Пеленочный дерматит // Медицинский совет. 2013, № 1. С. 56–58.
- Putet G., Guy B., Pages S., Gibaud C., Andres P., Sirvint A., Puffay P., De bony R., Girard P. Эффективность Бепантен® Mазь в профилактике пеленочного дерматита у недоношенных и доношенных детей: открытое пилотное исследование // Realites Pediatriques. 2000, № 52. С. 2–7.
- Королев В. М., Кораблев В. Н. Организация медицинской помощи пострадавшим с сочетанной травмой в условиях травмоцентра первого уровня. Монография. 2012.
- Дьяченко В. Г., Рзянкина М. Ф., Солохина Л. В. Рук-во по социальной педиатрии. 2010.
- Мядлец О. Д., Адаскевич В. П. Морфофункциональная дерматология. М.: Медлит, 2006. 752 с.
- Озерская О. С. Гипертрофические рубцы // Журнал дерматовенерологии и косметологии. 2002, № 1. С. 60–63.
- Wollina U. Recessive Epidermolysis Bullosa Dystrophicans (Hallopeau-Siemens) — Improvement of Wound Healing by Autologous Epidermal Grafts on an Esterified Hyaluronic Acid Membrane // The Journal of Dermatology. 2001, Vol. 28, P. 217–220.
- Галлямова Ю. А. Заболевания кожи и волос (актуальные вопросы). М.: РМАПО. 2011. 328 с.
- Галлямова Ю. А. Кардашова З. З. Гипертрофические и келоидные рубцы // Лечащий Врач. 2009, № 10, С. 20–23.
Ю. А. Галлямова, доктор медицинских наук, профессор
ГБОУ ДПО РМАПО МЗ РФ, Москва
Контактная информация
Уход за новорожденным мальчиком: купание
Уход за новорожденным в возрасте до полугода подразумевает ежедневное купание. В дальнейшем можно купать кроху через день или даже через два. Купание предназначено, в первую очередь, не для очищения от грязи (не умеющий ходить и ползать малыш еще особо не пачкается), а для того, чтобы смыть с кожи продукты жизнедеятельности сальных и потовых желез и дать ей возможность полноценно дышать.
В начале жизни новорожденный имеет нейтральный pH кожи и потому очень уязвим для бактерий и внешних воздействий. Лишь к полугоду среда становится более кислой и на коже образуется защитная гликолипидная мантия. Ее надо беречь от чрезмерного использования моющих средств и поддерживать, смазывая кожу натуральными маслами. Оливковое, миндальное и другие природные масла имеют состав, схожий с составом кожного сала, благодаря чему легко проникают вглубь и насыщают кожу полезными веществами, повышающими ее защиту. После каждого купания можно аккуратно смазать все складочки кожи новорожденного тонким слоем стерильного гигиенического масла, детского крема или молочка. Пристальное внимание нужно уделять области за ушами, где кожа нежная часто мокнет и образуются корочки. После полугода увлажнять кожу малыша можно по мере необходимости.
Фитотерапия – использование отваров трав – остается на ваше усмотрение, только не забывайте тот факт, что в последнее время все больше малышей рождаются с предрасположенностью к аллергии.
| Это важно знать! При опрелостях, особенно связанных с эрозией, кожу нельзя обрабатывать маслами, кремами и спиртосодержащими растворами. Необходимо обратиться к детскому врачу, он подберет специальные дезинфицирующие и подсушивающие средства. К увлажнению кожи можно будет вернуться, когда кожа перестанет мокнуть. Также следует знать, что опрелости в области промежности не обязательно следствие неправильного ухода. Это может быть первым симптомом атопического дерматита. Проконсультируйтесь с педиатром или детским дерматологом (запись по телефонам: +7 (495) 229–44–10, +7 (495) 954–00–46). |