Из всех известных кожных заболеваний атопический дерматит наиболее коварный. Довольно сложно его выявить, поставить точный диагноз и провести лечение. Признаки атопического дерматита, как правило, не отличаются от симптомов, характерных для других кожных патологий, но они имеют некоторые особенности. Часто люди и не догадываются, что больны, пытаются вылечить раздражение на коже обычными косметическими и народными средствами. Иногда симптомы уходят, но через какое-то время атопический дерматит проявляется вновь с рядом осложнений. Чтобы этого избежать, необходимо вовремя распознать дерматит, разобраться в причинах и механизме его развития.
Причины развития атипического дерматита
Атопический дерматит представляет собой воспалительную, хронически рецидивирующую патологию кожных покровов, сопровождающуюся постоянным зудом, а также экзематозными и лихеноидными высыпаниями. Заболевание также называют аллергической экземой, так как оно очень часто протекает в одно время с:
- бронхиальной астмой;
- пищевой аллергией;
- аллергическим ринитом;
- конъюнктивитом;
- ихтиозом. [1, 2]
Атопический дерматит чаще развивается в детском возрасте – распространенность среди детей достигает 15-30 %; в 9 из 10 случаев развивается в первый год жизни. Заболеваемость взрослых — 2-10 %. Женщины страдают им чаще, чем мужчины. Большинство случаев встречается в городах с высоким уровнем загрязнения и холодным климатом. [3]
Это иммунозависимая патология. Причины ее развития связаны с мутацией генов, которые отвечают за синтез филаггрина – структурного кожного белка, участвующего в образовании рогового слоя, который, в свою очередь, отвечает за барьерные функции кожи. Словно кирпичная стена, роговой слой эпидермиса удерживает воду и не позволяет большому количеству аллергенов и микроорганизмов проникать в организм. У больных дерматитом синтез филаггрина нарушен, а связи между клетками рогового слоя повреждены. Из-за этого кожа хуже удерживает влагу и более чувствительна к любым внешним воздействиям. Механизм следующий: патоген проникает в организм через поврежденную кожу, а иммунная система вырабатывает иммуноглобулины. На фоне этих процессов и возникают симптомы атопического дерматита. [4]
Какие вещества вызывают аллергию
Пищевые аллергены — это любые вещества, чаще всего белковой природы, которые стимулируют выработку иммуноглобулинов Е (IgE) или клеточный иммунный ответ.
Продукты, наиболее часто вызывающие аллергические реакции, объединены специалистами в «большую восьмерку». В нее входят: коровье молоко, куриные яйца, соя, арахис, орехи, пшеница, морепродукты и рыба.
Белок коровьего молока
(БКМ) — главный аллерген. Чаще всего истинная аллергия к коровьему молоку встречается в первый год жизни и составляет 2–3% среди грудных детей. Но с годами у ребенка развивается толерантность к этому белку (то есть переносимость, устойчивость): к 5-летнему возрасту — примерно у 80% малышей, а к 6 годам заболеваемость снижается до показателя менее 1%.
Необходимо помнить, что аллергенными свойствами обладает и молоко других млекопитающих, в том числе козье. Оно может как вызывать перекрестно-аллергические реакции у больных с аллергией к БКМ, так и оказаться самостоятельным аллергеном.
Конечно, чаще аллергия к БКМ встречается у детей на искусственном вскармливании. Из молочной смеси поступает слишком большое количество чужеродного белка. Из-за незрелости кишечного барьера и в результате иммунного ответа у младенцев возникает ранняя сенсибилизация (повышенная чувствительность) к белку коровьего молока. Но и у детей на грудном вскармливании может возникнуть аллергия к БКМ из-за проникновения пищевых белков в грудное молоко.
В курином яйце
определяется 13 белковых аллергенов. Дети с аллергией к белкам куриного яйца к 4 годам развивают толерантность в 4% случаев, а к 6 годам — в 12%.
Нередко причиной появления аллергических реакций может быть соя
или продукты с соевым белком.
Достаточно часто аллергию вызывают злаковые продукты
, в первую очередь глиадин пшеницы, глютен ржи, ячменя и овса, реже — белки кукурузы, риса, гречихи. Обычно первые признаки появляются во время введения прикорма, когда ребенка «знакомят» с кашами.
В рыбе и морепродуктах
есть белок, который практически не разрушается при кулинарной обработке. Он содержится во многих видах рыбы. Аллергия на рыбу с возрастом обычно не проходит, сохраняясь у подростков и взрослых.
Аллергены рыбы и морепродуктов способны вызвать тяжелые системные реакции при попадании даже очень маленького количества аллергена в организм.
Арахис
, так же как горох, бобы и соя, относится к семейству бобовых. Белки арахиса содержат очень много аллергенов. Арахис широко применяется в пищевой промышленности, поэтому стоит помнить о том, что часто он становится «скрытым аллергеном».
Разные пищевые продукты могут вызывать перекрестные аллергические реакции из-за наличия в их составе похожих по структуре белков. Более чем у 90% детей с аллергией на белок коровьего молока развиваются перекрестные аллергические реакции к козьему и овечьему молоку.
Факторы, провоцирующие заболевание
Генетическая мутация не приводит к возникновению атопического дерматита сама по себе. Болезнь развивается под воздействием провоцирующих факторов. Наиболее часто это атопены – аллергены, к которым иммунитет вырабатывает антитела. К ним относятся:
- пищевые аллергены – коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые;
- пыльцевые атопены – полынь, амброзия;
- пылевые патогены – шерсть животных, пыль, постельные клещи, плесневые грибы. [5]
К развитию атопического дерматита у детей и взрослых также могут привести некоторые продукты питания (копчености, сладости, острые пряности, алкогольные напитки), медикаменты (антибиотики, витамины, сульфаниламиды) и косметические средства (духи, декоративная косметика).
Факторы, из-за которых человек может заболеть дерматитом, разделяются на внешние и внутренние. Некоторые из внешних факторов уже были упомянуты, но к ним также относятся:
- климатические условия;
- испарения растворителей, таких как скипидар и ацетон;
- вредные условия труда;
- загрязнения окружающей среды дымом и токсичными испарениями агрессивных веществ. [5]
Внутренние факторы связаны с другими заболеваниями ЖКТ и эндокринной системы, а также с вирусными инфекциями.
Многие ученные считают, что факторами риска развития атопического дерматита также являются сильный эмоциональный стресс и гормональные изменения. [6]
Питание кормящей мамы при аллергии на коровье молоко у ребенка
Исключаются:
- все продукты, содержащие белок коровьего молока и молока других млекопитающих, говядина;
- яйца, арахис, орехи, рыба, морепродукты, соя;
- продукты, часто вызывающие как аллергические, так и не иммунные («ложноаллергические») реакции (икра, грибы, мед, шоколад, кофе, какао, цитрусовые, киви, ананасы, авокадо);
- бульоны, маринады, соленые и острые блюда, консервы, мясные и рыбные копчености, пряности; продукты, содержащие искусственные красители, ароматизаторы, консерванты;
- газированные напитки, квас;
- квашеная капуста, редька, редис, ферментированные сыры, ветчина, сосиски, копчености, соленья, маринады и другие продукты, вызывающие выработку гистамина;
- продукты, раздражающие ЖКТ и меняющие вкус молока, — лук, чеснок, редька, редис.
Разрешаются (с учетом переносимости):
- овощи и фрукты (преимущественно зеленой, белой окраски);
- супы вегетарианские; мясо — нежирная свинина, филе индейки, кролика в отварном, тушеном виде, а также в виде паровых котлет;
- крупы (гречневая, кукурузная, рисовая, овсяная, пшенная, перловая);
- макароны;
- хлеб — пшеничный 2-го сорта, пшенично-ржаной;
- растительные масла, топленое масло;
- чай, компоты, морсы из неярко окрашенных фруктов.
При сохранении грудного вскармливания должен быть составлен полноценный рацион для мамы, назначены препараты кальция. Для поддержания белковой части рациона можно использовать лечебные смеси на основе аминокислот.
Исключить аллергены, в том числе белок коровьего молока, из питания ребенка и/или мамы нужно не менее чем на 6 месяцев. Однако после исчезновения острых симптомов аллергии у ребенка питание мамы может постепенно расширяться под контролем переносимости за счет других продуктов.
Детям на грудном вскармливании с тяжелыми проявлениям ПА (например, тяжелый атопический дерматит или аллергический энтероколит с задержкой роста и/или выраженной анемией) можно временно исключить из питания грудное молоко и назначить лечебную смесь аминокислот или высокогидролизованного белка на 2 недели.
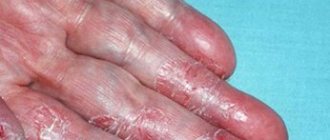
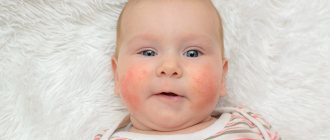
Симптомы атопического дерматита
В зависимости от возраста пациентов с дерматитом, симптомы заболевания могут быть самими разными. Выделяют три фазы атопического дерматита:
- младенческую — от 7-8 недель до 1,5-2 лет;
- детскую — от 2 до 12-13 лет;
- взрослую — от начала полового созревания и старше. [6, 7]
Начавшись еще в грудном возрасте, атопический дерматит длится до полового созревания, а то и до конца жизни, часто с ремиссиями различной продолжительности. Как правило, симптомы максимально выражены именно в младенческом и раннем детском периодах. У младенцев симптомы атопического дерматита представлены сухими, шелушащимися и зудящими бляшками, возникающими на голове, лбу и щеках, наружной стороне локтевых и коленных сгибов. У детей старше 2 лет проявления более обширны – сыпь и покраснения, сухость и шелушение кожи, а также постоянный зуд пораженной кожи, которая грубеет и утолщается. В этом случае атопический дерматит затрагивает локтевые и коленные складки, запястья, щиколотки, шею, ягодичные складки. Обострение заболевания отмечается в возрасте 7-8 лет и 12-14 лет. [8]
Что касается симптомов во взрослом возрасте, здесь речь идет именно об эпизодических обострениях атопического дерматита после многолетней ремиссии. Для них характерны:
- воспаления, которые начинаются с локтевых или коленных складок, задней стороны шеи и распространяются на руки;
- ярко выраженная сухость кожи с очень сильным шелушением;
- непрекращающийся зуд. [8]
Диагностическая диета
В настоящее время единого общепризнанного диагностического теста, на основании которого может быть поставлен диагноз ПА, не существует. Диагноз устанавливается на основании данных клинической картины, результатов аллергологического обследования с пищевыми аллергенами, а также на основании полного исчезновения симптомов после назначения диеты с исключением продукта из рациона (элиминационной диеты).
Когда у ребенка есть симптомы и существует высокая вероятность аллергии (например, аллергия у родителей или близких родственников), то назначается диагностическая элиминационная диета с исключением продуктов, содержащих данный белок. При грудном вскармливании такие продукты исключают из рациона мамы.
Продолжительность диеты может колебаться от 3–5 дней у детей с немедленными реакциями (например, отек, рвота, кожные проявления в течение 2 часов) до 1–2 недель и более у детей с отсроченными или хроническими реакциями (например, атопический дерматит). Если у ребенка желудочно-кишечные симптомы (например, энтероколит), то для оценки результатов введения диеты может потребоваться до 4 недель. Большую пользу в это время приносит ведение пищевого дневника.
При подозрении на аллергию к БКМ назначают диагностическую безмолочную диету. Оценить эффективность такой диеты можно в течение 2–4 недель в зависимости от характера реакций (немедленного или замедленного типа) и характера течения аллергии (острый или хронический процесс).
Диагностика кожной патологии
На данный момент не существует специфического лабораторного анализа, способного выявить атопический дерматит. Диагноз ставится на основе имеющихся симптомов и оценки степени тяжести заболевания. Тяжесть течения атопического дерматита определяется по шкале SCORAD, которая включает ряд объективных и субъективных критериев. К первым относят силу и распространенность поражений, к субъективным — интенсивность зуда в дневное и ночное время. [9]
Для установления атопического дерматита необходимо выявить специфические антитела класса IgE к аллергенам. С этой целью проводятся накожные аппликационные тесты, но только если у пациента обнаружена гиперчувствительность замедленного типа.
Часто атопический дерматит путают с другими заболеваниями. Чтобы избежать ошибки, проводится дифференциальная диагностика с применением лабораторных исследований:
- выявление патологии тромбоцитов;
- определение иммунного статуса;
- микроскопия чешуек. [9]
Иногда, чтобы отличить атопический дерматит от другой патологии, достаточно локализации сыпи. Так вульгарный псориаз затрагивает разгибательные поверхности, в то время как проявления атопического дерматита локализируются на сгибательных участках.
Какие могут быть осложнения
Если не подвергнуть атопический дерматит должному лечению, болезнь будет развиваться и повлечет за собой осложнения. Как и проявления, выраженность и тяжесть осложнений напрямую связаны с возрастом больного. Младенческой фазе свойственны такие осложнения атопического дерматита, как кандидоз и герпетиформная экзема Капоши. В детском возрасте наблюдаются стафилококковое импетиго, контагиозный моллюск и хроническая папилломавирусная инфекция. Осложнения во взрослой фазе представлены дерматофитиями и кератомикозами. [10]
Без лечения атопический дерматит может существенно снизить качество жизни пациента и членов его семьи. Дискомфорт в первую очередь связан с внешним обликом человека – при дерматите на теле появляются заметные зудящие пятна, которые вызывают у окружающих беспокойство. И хоть атопическим дерматитом нельзя заразиться, люди относятся к больным с опаской и не хотят с ними контактировать. Пациенты испытывают непрерывное желание расчесывать очаги воспаления, поэтому их поза и выражение лица выглядят напряженными и отталкивающими. Поэтому, когда речь заходит о дерматите, нельзя не упомянуть о невротических и психологических синдромах, которые влечет за собой это заболевание.
Лечение препаратами «Акридерм»
Препараты «Акридерм» – это средства для местного лечения проявлений атопического дерматита с широким спектром действия. Благодаря комбинированному составу, включающему глюкокортикостероид, антибиотик и противогрибковый компонент, средства оказывают сразу несколько эффектов:
- противовоспалительный;
- противоаллергический;
- сосудосуживающий;
- противозудный. [12]
Так как атопический дерматит может протекать как в острой, так и в хронической форме, препараты «Акридерм» выпускаются в виде мази и крема. Это позволяет выбрать наиболее подходящее средство, исходя из течения болезни, выраженности проявлений и наличия вторичной инфекции. Активные вещества глубоко проникают в очаг воспаления, борясь не только с патогенами, спровоцировавшими атопический дерматит. Лечение также направлено на борьбу с присоединившимися микроорганизмами. Таким образом, препараты «Акридерм» оказывают бактериальное и противогрибковое действие. [13]
Продуманная рецептура препаратов дает возможность применять их в лечении атопического дерматита у детей, достигших 2 лет. [14, 15]. Среди других преимуществ препаратов «Акридерм» для местного лечения атопического дерматита:
- удобная форма выпуска – 15 г и 30 г;
- разумная цена – стоимость упаковки 30 г выгоднее для покупателя по сравнению с 15 г аналогичного средства; [16]
- безрецептурный статус, что делает препараты «Акридерм» одними из наиболее доступных средств для лечения проявлений дерматита.