Одна из самых распространенных кожных патологий у детей – дерматиты. Характер заболевания обусловлен распространенным или локальным воспалением кожи, спровоцированным прямым либо опосредованным воздействием различных факторов – химических, физических или биологических. По выборочным данным детских дерматологов и педиатров, дерматит у детей диагностируется в более 40% случаев среди всех детских кожных заболеваний.
Манифестирует заболевание, как правило, в первые годы жизни ребенка. У дошкольников и школьников впервые развивается довольно редко.
Дети подвержены пеленочному, контактному, себорейному дерматитам, но чаще всего – атопическому и аллергическому. По своей сути, эти два дерматита являются разновидностью одной болезни аллергического генеза. Разница лишь в этиологии – причине и условии развития.
Виды дерматита
Дерматит появляется у детей и взрослых. Воспаление в коже может быть самостоятельным заболеванием или следствием нарушений в работе внутренних органов.
Вне зависимости от причин возникновения дерматит может протекать в острой и хронической форме. Существуют следующие виды дерматита:
- атопический дерматит;
- контактный дерматит;
- себорейный дерматит;
- эксфолиативный дерматит;
- нуммулярный дерматит;
- дерматит кистей и стоп;
- простой хронический лишай;
- застойный дерматит;
- пузырчатый дерматит.
Отдельно можно выделить группу аллергических дерматитов. Аллергическую природу могут иметь атопический и контактный дерматит, а также холодовой дерматит. Аллергическая реакция на солнечный свет приводит к развитию солнечного дерматита (высыпания появляются на открытых участках кожи, не защищенных одеждой или светофильтрами).
Коварная косметика
У некоторых людей аллергическая реакция возникает после использования крема, мази, дезодоранта, духов с последующим длительным пребыванием на солнце. Отдельные вещества в составе косметики, парфюмерии вступают в реакцию с УФ-лучами и вызывают аллергию. Фотодерматит может быть спровоцирован даже… защитным кремом от солнца. Опасность могут представлять:
- эозин (входит в состав некоторых губных помад);
- ПАВА-кислота (содержится во многих кремах от солнца);
- ретиноиды (есть в средствах от прыщей, акне);
- салициловая кислота (в антисептических мазях);
- фенол (может присутствовать в некоторых духах);
- розовое, мускусное, сандаловое, бергамотное, зверобойное масло;
- укропный сок.
Как выглядит дерматит?
Кожный дерматит проявляется изменениями на коже, которые, как правило, сопровождаются появлением зуда или болезненных ощущений. Воспаление на коже может быть локальным или распространяться по всей поверхности тела.
Воспаленная кожа не только меняет свой внешний вид, но также перестает выполнять свои функции (защитную, терморегуляционную). Дерматит сопровождается следующими кожными проявлениями:
- покраснением;
- отеком;
- мокнутием;
- образованием корок на поверхности воспаленных участков кожи;
- шелушением;
- сыпью (в виде пузырьков или бугорков).
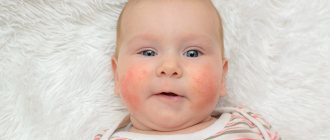
Покраснение, отек и сыпь более характерны для острых дерматитов, тогда как шелушение и зуд чаще сопровождают хроническое кожное воспаление. Для каждого вида дерматита характерны свои проявления. Начальная стадия атопического дерматита сопровождается появлением покраснений и сыпи, в остром периоде возможно мокнутие кожи. При хронизации воспалительного процесса атопический дерматит становится сухим и проявляется шелушением, утолщением кожи. Атопический дерматит относится к зудящим дерматитам, при котором на коже могут оставаться следы от расчесов. Пример кожи с атопическим дерматитом изображен на фото.
Атопичный дерматит на шее.
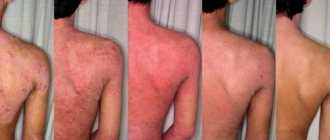
Контактный дерматит проявляется покраснением в месте соприкосновения с провоцирующим раздражителем, которое может сопровождаться болевыми ощущениями. Контактный дерматит показан на фото.
Контактный дерматит на теле.
Себорейный дерматит проявляется появлением перхоти и сухих желтоватых корок на пораженных участках кожи. Себорейный дерматит изображен на фото.
Себорейный дерматит.
Аллергический дерматит проявляется крапивницей — сыпью в виде красных пятен, которая сопровождается зудом. Пример аллергического дерматита показан на фото.
Проявление аллергического дерматита.
Аллергия на солнце – фотодерматит (фотодерматоз) и его профилактика
Солнечные лучи не только согревают нас своим теплом в весенне-летний период и радуют зимой, но ещё и помогают укрепить иммунитет. Но, к сожалению, у некоторых людей пребывание на открытом солнце может вызвать аллергическую реакцию.
Аллергия на солнце, фотодерматит (фотодерматоз) — это заболевания, обусловленные повышенной чувствительностью кожи к солнечным лучам. Это совсем не редкое явление. Статистика показывает, что около 20% людей по всему миру сталкиваются с этим заболеванием.
Под аллергией на солнце на самом деле подразумевается фотодерматит или фотодерматоз. Токсическое или аллергическое действие солнца проявляется при взаимодействии солнечных (ультрафиолетовых) лучей с каким либо веществом, находящимся на коже (экзогенный фотодерматит) или в коже (эндогенный фотодерматит).
Аллергия на солнце в виде экзогенного фотодерматита
В качестве наиболее яркого примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (эритема, везикулы, буллы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Аллергия на солнце или фотодерматит может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью, или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандала, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.
Чаще других аллергией на солнце страдают люди со светлой кожей и маленькие дети, чьи механизмы защитной реакции кожи значительно слабее.
Фотодерматит часто вызывают многие лекарственные средства. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием — пилингом, татуажем с использованием солей кадмия.
Аллергия на солнце в виде эндогенного фотодерматита
К этой группе фотодерматитов относятся достаточно редкие заболевания, в развитии которых важную роль играют нарушения в работе иммунной системы организма, а также различные метаболические нарушения (нарушения в обмене веществ). К эндогенным фотодерматитам относятся, в частности, порфирия, пигментная ксеродерма, солнечная экзема, солнечная почесуха, Hydroa vacciniformia, полиморфный фотодерматоз.
Как правило, эти реакции могут протекать по двум механизмам: 1) фототоксическая реакция и 2) фотоаллергическая реакция. Фототоксические реакции встречаются гораздо чаще, чем фотоаллергические.
Как обычно проявляется аллергия на солнце или фотодерматит?
Основные симптомы фотодерматоза:
- покраснение и воспаление кожи,
- шелушения кожи,
- часто сопровождающиеся интенсивным зудом и жжением,
- высыпания могут быть в виде фолликулитов (гнойничков) или папул.
Часто такое состояние развивается не сразу. В отличие от ожога оно может возникнуть спустя несколько часов после того, как вы ушли с пляжа, а в некоторых случаях и вовсе после возвращения с курорта. Фототоксическая реакция может произойти через несколько часов после воздействия солнца, в то время, как фотоаллергическая может проявиться даже через несколько дней после контакта с солнцем.
Повышенный риск развития аллергии на солнце:
- у людей со светлой от природы кожей;
- у беременных женщин;
- у маленьких детей;
- ряд лекарств могут сделать ожог кожи быстрее — это в том числе антибиотики тетрациклинового ряда, сульфаниламидные препараты, обезболивающие средства и др.;
- у кого есть родственники с солнечной аллергией. Есть большая вероятность иметь аллергию на солнце, если у вас есть брат, сестра или родитель с аллергией на солнце;
- также наличие атопического дерматита или другого типа дерматита увеличивает риск развития аллергии на солнце;
- некоторые симптомы аллергии на коже срабатывают, когда ваша кожа подвергается воздействию определенного вещества, а затем солнечного света. Некоторые обычные веществ, ответственных за этот тип реакции, включают ароматизаторы, дезинфицирующие средства, хлорка и даже некоторые химические вещества, используемые в солнцезащитных средствах;
- те, кто злоупотребляет соляриями;
- кроме этого, аллергическая реакция от пребывания на солнце может развиться и у тех, кто накануне совершал косметические процедуры с применением солей кадмия (татуаж, химический пилинг).
Фотосенсибилизаторы — причина аллергии на солнце
Некоторые овощи и растения могут вызвать чувствительность к солнцу, когда они вступают в контакт с кожей. Манго кожуры, сок лайма, пастернак, сельдерей могут привести к временному изменению цвета (потемнению) площади кожи, контактировавшей с солнцем. Основные фототоксические фрукты и овощи: сельдерей, морковь, рис, петрушка, пастернак, а также все виды цитрусовых. Поэтому перед походом на пляж не стоит употреблять апельсины, мандарины или грейпфруты. Могу возникнуть отеки, покраснение и зуд на поверхности кожи, где остались капли сока от этих фруктов. И чем солнце активнее, тем острее будет реакция организма.
Профилактика аллергии на солнце (фотодерматита и фотодерматоза)
К сожалению методов профилактики такой аллергии не так много.
Если у вас очень чувствительная кожа, возьмите за правило загорать под тентом или зонтом. Избегайте пребывания на солнце в часы его наибольшей активности (с 11:00 до 16:00). Защищайтесь с помощью головного убора и свободной одежды из натуральных тканей: льна, хлопка. У детей очень слабая защитная реакция кожи, поэтому малышам до трех лет вообще категорически не рекомендуется находиться под прямыми солнечными лучами.
Используйте солнцезащитные средства с высокой фотозащитой известных брендов, причем с регулярностью не реже, чем каждые два часа. Обратите внимание, чтобы крем содержал защиту от UVB лучей (SPF) и UVA лучей (PPD)— именно они влияют на возникновение фотодерматоза.
Следует отметить, что большую роль играет длина волны. Старайтесь не ездить на курорты, где солнце особенно активное.
Рекомендации по профилактике фотоаллергии на пляже:
- Перед выходом на пляж не стоит пользоваться одеколоном, духами и обычными увлажняющими кремами. В них содержится спирт, который на солнце может спровоцировать ожог.
- Солнцезащитным кремом вашем случае нужно пользоваться как можно чаще. Только обратите внимание на его состав. Средство на жировой основе может спровоцировать аллергию. Лучше выберите гипоаллергенный спрей с защитным SPF-фактором.
- Лучше не использовать водостойкий солнцезащитный крем – он забивает поры, в результате чего на коже могут появиться гнойники. Для похода на пляж стоит сделать выбор в пользу средства на водорастворимой основе.
Если нет возможности обратиться к врачу, как снять острые проявления аллергии на солнце?
Никак. Только врач сможет понять: проявления на коже относятся к фототоксическим реакциям или же это проявление иного заболевания. Зачастую «народные» методы лишь усугубляют течение токсических и аллергических реакций.
Где может быть дерматит?
Дерматит может возникнуть на любом участке кожи: на лице, на теле, на руках и ногах, на волосистой части головы. Для каждого вида дерматита характерна своя локализация.
Атопический дерматит у новорожденных и детей первых двух лет жизни, как правило, проявляется высыпаниями на лице, шее, а также на коже рук и ног (на голенях, предплечьях). Атопический дерматит у детей старше 2-3 лет и взрослых, как правило, проявляется на шее и на сгибательных поверхностях рук и ног (в локтевых и подколенных ямках).
Контактный дерматит может появиться на любом участке кожи, но чаще развивается на руках.
Себорейный дерматит может проявиться на волосистой части головы, за ушами, на лице, груди и между лопатками. Себорейный дерматит на лице, как правило, появляется на бровях, по линии роста волос и на крыльях носа.
Варикозный дерматит появляется на коже, расположенной над варикозно расширенными венами (чаще на боковых поверхностях голеней). Дерматит при варикозе имеет вид зудящей сыпи, которая при травматизации может инфицироваться с образованием плохо заживающих язв. Причиной дерматита при варикозе является застой жидкости и ухудшение питания кожи в районе варикозно расширенной вены.
Периоральный дерматит — это воспаление кожи, которое располагается вокруг рта. Периоральный дерматит, как правило, проявляется гнойничковыми высыпаниями или розацеоподобным дерматитом (покраснением) и является следствием заболевания акне.
Дерматит на члене у мужчин и в области половых губ у женщин может являться следствием инфекций, передающихся половым путем, поэтому требует консультации уролога (для мужчин) или гинеколога (для женщин). Дерматит в заднем проходе и в области ануса может возникать при проктологических заболеваниях: анальную трещину, анальный свищ, геморрой. При появлении воспаления в области ануса необходимо обратиться за консультацией к проктологу.
Дерматит на руках фото
Фото 1. Дерматит ладоней.
Фото 2. Дерматит тыльной стороны кисти.
Фото 3. Дерматит на руках.
Фото 4. Дерматит на руках.
Причины появления дерматита: контакт с агрессивной химической средой.
Длительное нахождение при низком температурном режиме.
Дерматит на руках – это не только физическая, но и косметическая проблема. Большую часть времени руки видят посторонние люди, которые могут реагировать на сыпь, папулы и расчесы совершенно по-разному. Переживания и психологический дискомфорт пациента усугубляют течение болезни. По статистике, группу риска составляют женщины, живущие в больших городах, однако дерматит на руках может появиться у любого человека вне зависимости от пола, возраста, и образа жизни.
Помимо психических факторов лечение дерматита на руках затрудняет даже гигиена и контакт с окружающей средой: с воздухом (который может быть пыльным, сухим и т. д.), чистящими средствами, водой, различными поверхностями, порой загрязненными. Именно поэтому дерматит называют болезнью цивилизации: развитие промышленности, появление новых средств бытовой химии привело к тому, что человек постоянно сталкивается с новыми видами чистящих, моющих, красящих, клеящих средств. Даже правила гигиены, столь необходимые в современном городе, могут сослужить плохую службу пациенту с дерматитом на руках. Общественные и домашние туалеты, деньги, ручки дверей и поручни – контакт с этими объектами, во-первых, повышает риск инфицирования больной кожи, а во-вторых, делает необходимым частое мытье рук, что приводит к пересыханию, шелушению, растрескиванию кожного покрова.
Через ранки, образовавшиеся на месте расчесов или лопнувшей пересохшей кожи, в кровь может проникнуть инфекция. В свою очередь это может привести к тяжелым последствиям для организма, вплоть до общего падения иммунитета и распространения дерматита на другие участки тела.
Причины возникновения дерматита
Причинами возникновения дерматита могут быть аллергия, контакт с раздражающими веществами, кожная инфекция или заболевание внутренних органов. Для каждого вида дерматита характерны свои причины и механизмы развития.
Единая причина развития атопического дерматита неизвестна. Появлению атопического дерматита способствуют:
- генетическая предрасположенность;
- наличие аллергии;
- снижение защитных свойств кожи;
- экологические факторы.
Особой формой атопического дерматита является нейродермит — нервный дерматит. Высыпания при нейродермите появляются на фоне стресса, нервно-психического напряжения. Пример неврологического дерматита изображен на фото.
Неврологический дерматит.
Причиной аллергического дерматита является индивидуальная чувствительность к чужеродным белковым молекулам (аллергенам). Аллергены могут попасть в организм человека с продуктами питания, вдыхаемым воздухом, при укусах животных или непосредственном контакте с кожей человека. Блошиный дерматит является одной из разновидностей аллергических реакций на укусы блох.
Дерматит кистей и стоп не является самостоятельным заболеванием, а возникает в качестве симптома других болезней. Герпетиформный дерматит (с сыпью в виде пузырьков) на ладонях и подошвах, как правило, развивается вследствие энтеровирусной инфекции. Дерматит на кистях и стопах может также появляться при псориазе.
Причиной дерматита стоп может также стать грибковая инфекция. Пример грибкового дерматита показан на фото.
Грибковый дерматит.
Причиной буллезного (пузырчатого) дерматита может быть бактериальная инфекция кожи и солнечный ожог. Буллезный дерматит также развивается при тяжелой аллергической реакции — токсикодермии. Инфекционный буллезный дерматит показан на фото.
Проявление инфекционного дерматита.
Относительные фотодерматиты
В этой группе находятся фотомикробная и фотогрибковая (микотическая) экзема, а также солнечная многоформная экссудативная эритема. Солнечный свет активизирует защитную реакцию организма при попадании на кожу бактерий, грибков. В результате появляются гнойнички (импетиго), корки (эктима), угревая сыпь.
Сюда же ученые (в частности, М.А. Штейнберг, В.П. Федотов7) относят красную волчанку — болезнь южных стран с влажным климатом. Причины — в аутоиммунных нарушениях, которые проявляют себя стойкими высыпаниями. Различают острую, подострую формы.
Солнце не является аллергеном, но может стать катализатором аллергической реакции. Фото: Wolfness72 / Depositphotos
Дерматит у детей
Дерматит может появляться не только у взрослых, но и у детей. Дети подвержены разным видам кожных воспалений: атопическому, себорейному, аллергическому, контактному дерматиту. Атопический дерматит у детей является наиболее распространенным кожным заболеванием.
У детей также может проявляться себорейный дерматит. Себорейный дерматит на голове у ребенка может возникнуть сразу после рождения в виде желтоватых корочек на волосистой части головы. По назначению педиатра могут применяться специальные лечебные шампуни.
Особой формой кожного воспаления у детей является пеленочный дерматит. Пеленочный дерматит развивается у детей первого года жизни и представляет собой паховый дерматит в виде мокнутия, покраснения и высыпаний в области паховых складок и ягодиц, причиной которого является повышенная влажность кожи в данной области.
Симптоматика
Выраженность симптомов аллергического дерматита у детей зависит:
- от возраста – чем младше ребенок, тем ярче симптоматика;
- длительности аллергенного воздействия;
- текущего состояния иммунной системы.
Как правило, дерматит у детей аллергической природы поражает кожу лица, кожу естественных складок, наружную поверхности ног и рук, проявляясь:
- отечностью и гиперемией в местах контакта с раздражителем;
- ощущением жжения и зуда;
- высыпанием мелких, заполненных экссудатом пузырьков (вскрытие образует мокнущие очаги и язвы);
- шелушением кожи (при аллергии на определенные инъекционные препараты).
При тяжелом течении (синдром Лайелла) возможны:
- озноб и повышение температуры;
- головная боль в сопровождении тошноты и рвоты;
- обезвоживание;
- гиперемия кожи паховой области, ягодичных и подмышечных складок с последующим образованием волдырей и эрозий;
- отслоение эпителия.
Обострение болезни отмечается на фоне стрессовых ситуаций, сильного переутомления, неправильного питания или при продолжительном воздействии химических факторов.
Как вылечить дерматит?
Лечением дерматита занимается дерматолог. Терапия кожных воспалений проходит комплексно и включает не только лекарственные препараты, но и подбор правильного ухода за кожей, диету и косметологические методы воздействия на кожу.
Уход за кожей при дерматите включает подбор лечебных косметических средств для очищения и увлажнения кожи. Уходовая косметика подбирается на консультации совместно с дерматологом в соответствии с диагнозом.
При дерматите может быть рекомендована диета. Диета при аллергическом дерматите исключает употребление рыбы, яиц, морепродуктов, орехов, а также тех продуктов питания, к которым была выявлена индивидуальная чувствительность. Диета при атопическом дерматите также необходима, если была выявлена пищевая аллергия.
В качестве косметологических процедур для улучшения состояния кожи может быть рекомендован плазмолифтинг. Плазмолифтинг представляет собой введение в кожу собственной плазмы крови. Плазмолифтинг при дерматите позволяет увлажнить кожу и восстановить ее естественные защитные свойства.
Препараты на основе цинка
Чтобы устранить внешние проявления атопического дерматита, врачи часто рекомендуют препараты на основе цинка пиритиона активированного – препараты линии Скин-кап, которые не содержат в своем составе гормональных компонентов.
Скин-кап обладает противовоспалительным, антибактериальным, противогрибковым действием. Крем Скин-кап способствует устранению воспаления, борется с грибками рода Malassezia, которые могут запускать воспаление на коже при атопическом дерматите, а также способствует снижению риска присоединения вторичной инфекции и оказывает дополнительное увлажняющее действие.
Противовоспалительный эффект Скин-капа обусловлен угнетением чрезмерной выработки медиаторов воспаления. Таким образом, механизм действия препарата Скин-кап способствует быстрому разрешению высыпаний и устранению зуда, а отсутствие в составе препарата гормонального компонента определяет возможность его длительного применения (до 6 недель).
Применять препараты Скин-кап можно как в активной стадии воспаления для лечения атопического дерматита у взрослых и детей с целью уменьшения раздражения кожных покровов, так и в качестве поддерживающей терапии после отмены наружных гормональных средств.
Медикаментозное лечение дерматита
Медикаментозное лечение дерматита включает назначение противоаллергических препаратов, местных гормональных мазей с противовоспалительной активностью, кератолитических средств. Для лечения себорейного дерматита могут также быть рекомендованы противогрибковые мази.
В некоторых случаях при дерматите могут быть рекомендованы витамины (А, В, D). Показания к приему пищевых добавок с витаминами определяет врач. Витамин А (ретинол) при дерматитах может применяться как внутрь в форме таблеток, так и местно в виде кремов, сывороток и эмульсий.
Источники
- Болотная Л.А. Фотодерматозы // Дерматовенерология. Косметология. Сексопатология. —2009. — № 1-2 (12). — С. 188-197.
- Княжеская Н. И от солнца бывают пятна // Астма и аллергия. — 2010. — № 2. — С. 6-7.
- Мачарадзе Д.Ш., Цинцадзе Н.Н. Солнечная крапивница и другие фотодерматозы // Медицинский совет. — 2011. — 5-6. — С. 30-34.
- Осипова В.В. Фотодерматозы: фотоаллергические реакции // Астма и аллергия. — 2014. — № 2. — С. 3-5.
- Полиморфный фотодерматоз. Клинические рекомендации. — М., 2015. — 15 с.
- Сидорович О.И., Цывкина Е.А. Фотодерматозы: профилактика и лечение // Медицинский совет. — 2022. — № 18. — С. 132-134.
- Федотов В. П. Фотодерматозы (клиническая лекция) // Дерматовенерология. Косметология. Сексопатология. — 2015. — № 3-4. — С. 143-157.
- Яровая Н.Ф. Фотодерматозы // Лечащий врач. — 2009. — № 6. — С. 61-66.
Различия дерматита и себореи
Себорея — это избыточная продукция кожного сала, которая лежит в основе заболевания акне. Себорейный дерматит — это вид дерматита, который вызывается грибковой инфекцией и поражает участки кожи, богатые сальными железами. Проявления себореи и себорейного дерматита также разнятся. В то время как себорейный дерматит проявляется появлением на коже желтоватых корочек, себорея приводит к жирному блеску кожи и гнойничковым высыпаниям.
Что делать?
За схемой лечения нужно обращаться к врачу-аллергологу или дерматологу. Прежде чем лечить аллергию на солнце, нужно выяснить причину повышенной фоточувствительности. Для этого врачу нужно знать:
- какие у вас условия труда и быта;
- сколько времени вы проводите на солнце;
- какие лекарственные средства принимаете;
- что употребляете в пищу;
- достаточно ли в организме витамина B.
Диагностические мероприятия, в основном, заключаются в аппликационных пробах с фотоаллергенами. На кожу наносят определенный аллерген и облучают его УФ-светом. Если появилась реакция, значит аллерген выявлен.
В более сложных случаях назначается комплексная диагностика, прежде всего, включающая анализ крови.
Уход за кожей при атопическом дерматите
Больным рекомендуется систематически увлажнять и смазывать сухой эпидермис, использовать дермокосметику с нейтральным РН. Рекомендуются использование смягчающих веществ, создающих окклюзионный слой для предотвращения потери воды из эпидермиса.
Для стирки следует использовать гипоаллергенные порошки. Лучше отказаться от использования смягчителей.
Кожу, склонную к аллергии и сильному зуду, необходимо сушить мягким полотенцем. Следует избегать растирания эпидермиса. Длительность купания — не более 10-15 минут.
Диета для людей с атопическим дерматитом
Людям с дерматологическими проблемами необходимо исключить из пищи аллергены: глютен, коровье молоко, яйца, арахис, сою, пшеницу и цитрусовые. Надо включить в ежедневное меню омега-3 полиненасыщенные жирные кислоты, обладающие противовоспалительным действием.
Источники здоровых жиров:
- жирная морская рыба (скумбрия, лосось, тунец, сардины);
- масла (льняное, рапсовое, конопляное);
- льняное семя;
- грецкие орехи и миндаль.
Фрукты и овощи, богатые антиоксидантами, обладают противовоспалительным действием.
Важно избегать фаст-фуда,ограничить потребление сахара, острых специй, животных жиров, кофе и чая. Напитки можно заменить отварами трав крапивы, ромашки, подорожника. Полезны добавки витамина D3, пробиотики и пребиотики.