О заболевании
Атопический дерматит
— это хроническое, генетически обусловленное поражение кожи аллергической природы. Его может вызывать множество совершенно разных факторов — аллергенов, поступающих в организм ребенка пищевым (с продуктами), контактным (при соприкосновении кожи с одеждой) или респираторным путем (при вдыхании пыльцы, пыли).
При первых появлениях какой-либо сыпи у малыша
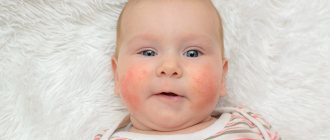
родителям следует помнить о том, что у маленьких детей признаки атопического дерматита обычно проявляются на лице, локтях или коленях и, возможно, на других участках тела.
У детей старшего возраста и взрослых
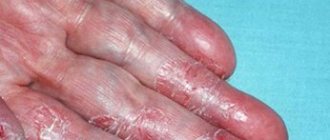
сыпь чаще появляется в подколенных областях, на внутренних поверхностях локтей, на боковой поверхности шеи, на запястьях, лодыжках, кистях рук и лице.
Нередко атопический дерматит родители и даже врачи могут спутать с потницей, именно поэтому важно не упускать каждое подозрительное высыпание и своевременно проводить диагностику.
Диагностика
Диагностикой контактного дерматита занимается дерматолог. Для уточнения диагноза и при более тяжелых случаях могут потребоваться консультации или постоянные наблюдения дерматолога и аллерголога.В первую очередь диагностика основана на клинических проявлениях и анамнезе. Оценивается характер сыпи, ее локализация и формы высыпаний. При сборе анамнеза важно обратить внимание на работу пациента и его супруга (супруги), хобби, используемой косметике, домашних животных и многое другое.При отсутствии эффекта от лечения, тяжелой клинической форме или при подозрении на аллергический контактный дерматит, проводят накожные аппликационные пробы. Они помогают определить возможные аллергены, вызвавшие патологическую реакцию.
Симптомы
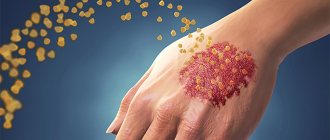
- Регулярное появление зудящей красной сыпи.
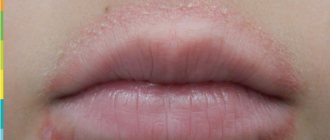
- Возникновение на отдельных участках кожи утолщений, пятен, чешуек, а также сухость кожи.
- Наличие у родственников ребенка аллергического ринита, астмы и/или атопического дерматита.
- Помните, что только врач может поставить диагноз атопический дерматит и подобрать правильный курс лечения.
Атопический дерматит, как это ни печально, нельзя вылечить, однако существует множество препаратов, которые позволят уменьшить покраснение и облегчить зуд, а также помогут контролировать атопический дерматит, уменьшая влияние болезни на жизнь человека.
У 90 % людей атопический дерматит диагностируется в течение первых пяти лет жизни.
Во время обострений атопического дерматита наблюдается тенденция к повторному поражению одних и тех же участков тела.
На основании информации из статьи Союзов педитров России, а также на основании текста из Медицинской Энцикопедии
Лечение и прогноз
В первую очередь необходимо выяснит причину и избавиться от ее воздействия. В период лечения необходимо отказать от водных процедур в месте поражения. Лечение делится на наружное и внутреннее. Наружно применяются холодные компрессы и повязки.
Место поражения можно обрабатывать антисептиками и использовать повязки с регенерирующими мазями и кремами. Применяются глюкокортикостероиды как внутренне, так и наружно. Антигистаминные препараты уменьшат дальнейшее развитие аллергической реакции и зуд.
Лечение контактного дерматита происходит амбулаторное, но в тяжелых случаях может переместиться и в стационар.
Интересные факты
- Атопический дерматит у детей обычно развивается в раннем детском возрасте (чаще всего — в 2–3 месяца) и проходит к 3–4 годам, но может оставаться на всю жизнь.
- Атопический дерматит у новорожденных появляется не ранее двух месяцев от рождения.
- Установлено, что атопический дерматит развивается у 81% детей, если больны оба родителя, у 59 % — если болен только один из родителей, а другой имеет аллергическую патологию дыхательных путей, и у 56% — если болен только один из родителей.
- Атопический дерматит не заразен — он не может передаваться от человека к человеку.
Источник: Cтатья союза педиатров + Баранов А. А. (ред. ). Педиатрия. Клинические рекомендации.
Что еще за специализированный уход?
– Эмоленты – жиры и жироподобные вещества, входящие в состав косметических средств, созданных специально для ухода за сухой, поврежденной кожей. На коже эмолент создает тонкую пленку, схожую по строению с естественным липидным слоем, что препятствует потере влаги и защищает кожу от воздействия травмирующих факторов (трение одеждой, пот, водопроводная вода, мыло, стиральный порошок, низкая температура).
Эмоленты нужно наносить обильно толстым слоем на всю кожу, даже на те участки, которые не имеют видимых повреждений. Но если в составе продукта присутствует мочевина или у человека наблюдаются нарушения целостности кожного покрова, то этого делать нельзя.
Наносить эмолент нужно после каждого мытья, в периоды обострений частота может достигать 5-6 раз в день. Эмоленты не нужно втирать в кожу – наносим их нежно. Цель – создать защитную пленку на поверхности. Противопоказаний и привыкания при длительном использовании таких средств нет.
Профилактика
Что касается мер профилактики, то, к сожалению, как таковых их не существует.
Согласно данным Союза педиатров России, «не существует достоверных доказательств, что исключительно грудное вскармливание, ограничение контакта с аэроаллергенами и/или раннее введение прикорма оказывают влияние на риск развития атопического дерматита, однако исключительно грудное вскармливание на протяжении первых 3 месяцев жизни может отсрочить развитие атопического дерматита у предрасположенных детей в среднем на 4,5 года».
Отмечается, что гипоаллергенная диета беременной женщины из группы риска по рождению ребенка с атопическим дерматитом также не несет никакой профилактики.
Другое дело, что грудное вскармливание и соблюдение мамой гипоаллергенной диеты во время лактации может отсрочить или облегчить течение атопического дерматита у ребенка.
Аллергический
Дерматит аллергической природы — это реакция организма на определенный аллерген: пищевой продукт, бытовое моющее средство. Зная что именно вызвало реакцию, можно справиться со вспышкой болезни: достаточно устранить раздражитель. В случае с пищевыми продуктами все просто: аллерген нужно убрать из рациона и избегать его в дальнейшем. Если же причиной послужили внешние раздражители (агрессивные химикаты, щелочи, кислоты, УФ-излучение), выявить, а тем более избегать контакта, будет сложнее. В таком случае придется обратиться за врачебной помощью.
Помощь малышу
Помните, что атопический дерматит может пройти с возрастом, а ваша задача — максимально облегчить течение этого неприятного заболевания у вашего малыша и помочь ему научиться с ним справляться.
Как лечить атопический дерматит и как правильно ухаживать за такой кожей?
– Лечение назначает лечащий врач-дерматолог, педиатр, врач общей практики. Основой является специализированный уход за кожей, который будет увлажнять ее и восстанавливать барьер.
Ухаживать нужно всегда. В период обострений назначаются наружно гормональные (ГКС) кремы и мази, препараты ингибиторов кальциневрина, антигистаминные средства внутрь. Также нужно проводить симптоматическую терапию в виде успокаивающих, подсушивающих, антибактериальных (при мокнущих высыпаниях) и ранозаживляющих препаратов. При тяжелых формах может назначаться системная терапия.
Причины, по которым появляется контактный дерматит
Контактный дерматит всегда развивается «в присутствии» какого-либо химического, биологического или физического фактора-раздражителя внешней среды. Все неблагоприятные факторы, вызывающие реакцию кожи в виде воспаления, условно разделяют на две больших группы — облигатные и факультативные.
К облигатным
относят факторы, которые раздражают кожу абсолютно любого человека:
- щелочные и кислотные составы;
- ядовитые растения, животные, насекомые;
- ионизирующее излучение;
- слишком низкие или слишком высокие температуры.
Факультативными
называют факторы, которые провоцируют воспаление кожи только тогда, когда имеется повышенная чувствительность у конкретного человека:
- скипидар;
- соли металлов;
- некоторые местные препараты;
- чистящие и моющие средства;
- косметика;
- синтетическое белье;
- одежда из шерсти;
- формалин;
- машинное масло и другие.
Кроме обязательного контактного раздражителя кожи, рецидивы могут вызывать следующие факторы:
- снижение иммунитета;
- повышенная потливость;
- дисбактериоз кишечника;
- гормональные нарушения;
- частая травматизация кожных покровов;
- хронические кожные заболевания.
Например, у женщины появляется сухость и стянутость кожи после использования моющего средства. Но она не обращается на это внимание и продолжает мыть посуду без хозяйственных перчаток. А однажды сухость и стянутость быстро превращаются в воспаление с зудом.
Скорее всего, в подобных случаях, кроме внешнего контактного раздражителя включается что-то еще — весна пришла, из-за авитаминоза снизился иммунитет, или накануне порезала палец.
В среде специалистов также широко распространена следующая точка зрения: причину контактного дерматита следует искать в нарушении аутоиммунных процессов. Вследствие аутоиммунного сбоя организм начинает производить антитела к собственным клеткам. И тогда любое агрессивное вещество провоцирует воспалительную реакцию.
Заразен ли дерматит
Возникновение на коже простых прыщей не всегда характерно для акне. Под видом этих, на первый взгляд, привычных для многих людей высыпаний может скрываться такое заболевание, как дерматит.
Кожа в таких пораженных участках теряет свою привлекательность, а происходящий в эпидермисе воспалительный процесс доставляет человеку массу неудобств. Кроме неприятного внешнего вида, это заболевание сопровождается многими неприятными ощущениями, включая зуд или шелушение.
В результате многие люди, не разобравшись, заразен ли дерматит, стараются все равно избегать контактов с таким больным.
Появление дерматита объясняется воздействием различным факторов, которые принято делить на 2 группы: внутренние и внешние.
Внутренние причины:
- Гормональные всплески;
- Дефицит витаминов;
- Склеродермия;
- Наследственность;
- Снижение иммунитета.
- Стресс;
- Нарушение метаболизма.
Внешние факторы характеризуются влиянием таких раздражителей, как:
- Механический;
- Биологический;
- Физический;
- Химический.
К распространенным внешним причинам относятся:
- Неправильный образ жизни;
- Солнечное излучение;
- Пищевые раздражители;
- Бытовая химия;
- Ионизирующее излучение;
- Строительные материалы;
- Перепад температуры;
- Некачественная косметика.
Виды дерматита
Ответной реакцией кожи на какое-либо воздействие повреждающего фактора может стать развитие дерматита.
Заболевание имеет несколько видов:
- Аллергический (токсический) дерматит. Болезнь проявляется после воздействия конкретного аллергена, который попадает в организм через дыхательные пути, желудок. Чаще всего в роли подобного раздражителя выступает пищевой продукт, поэтому неприятные симптомы легко устранить, если исключить такую пищу из рациона. Если же провоцирующим фактором для дерматита стал химический раздражитель или бытовой аллерген, то для избавления от проблем с кожей приходится применять медикаментозные средства.
- Себорейный. Причиной такого вида кожной болезни являются в основном эндокринные или трофические изменения, нарушающие функции сальных желез. Подобная патология часто переходит в хроническую форму. Местом локализации воспалений являются лицо, часть головы с волосяным покровом, шея. По мнению многих специалистов, источником болезни может стать также грибок, который в благоприятных условиях интенсивно начинает размножаться.
- Атопический. Такой вид дерматита часто является проявлением наследственной предрасположенности. Стремительное распространение атопического вида заболевания считается следствием неправильной лечебной тактики, а также полного отсутствия терапии.
- Контактный. Этот вид дерматита развивается при контакте с конкретным раздражителем. В результате такого взаимодействия негативного фактора с поверхностью кожи начинается воспалительный процесс.
- Медикаментозный. Такой дерматит является следствием приема определенных лекарств (антибиотиков, препаратов с новокаином), которые вызывают подобную реакцию в организме. Как правило, болезнь отступает практически сразу после отмены терапии этими медикаментами.
Симптоматика
Проявления дерматита зависят от таких факторов, как:
- Тип раздражителя;
- Особенности кожи;
- Длительность негативного воздействия конкретного раздражителя.
Основные симптомы:
- Зуд;
- Шелушение;
- Опрелость;
- Потертость;
- Аллергические реакции;
- Озноб;
- Язвенные поражения;
- Красные пятна;
- Потеря чувствительности поврежденными зонами кожи.
Симптомы болезни могут отличаться в зависимости от вида, площади распространения или стадии дерматита.
Стадии развития:
- Острая. Для этого периода характерно формирование пузырьков на коже, имеющих разную величину и наполненных внутри жидкостью.
- Подострая. На этой стадии дерматит сопровождается образованием на пораженных местах корки, а также чешуи.
- Хроническая. В этот период заболевание становится уже запущенным, поэтому кожный покров утолщается, а участки с покраснением становятся более темными (иногда даже фиолетовыми).
Простая форма контактного дерматита сопровождается незначительным покраснением кожи с ощущением зуда, гипертермии, покалывания.
Долгий и тесный контакт раздражителя с поверхностью кожи часто приводит к возникновению характерных для дерматита язвенно-некротических образований, эрозии с возможным риском инфицирования после их вскрытия.
В таких ситуациях ощущение зуда становится сильнее, а также появляется боль в области пораженных зон кожи.
В большинстве случаев дерматит характеризуется только внешними проявлениями, лишь при токсическом виде заболевания могут присутствовать ощущения слабости, боли в суставах и голове. Гнойные образования и узелковые высыпания, формирующиеся при пероральной форме болезни, чаще всего поражают крылья носа, щеки, переносицу.
Подтвердить дерматит у человека способен только врач. Обычно решением проблем с кожей занимается дерматолог. Он может назначить больному анализ крови и выполнить забор материала с пораженной поверхности кожи для определения возможной аллергической реакции. При необходимости пациенту может потребоваться пройти консультацию у терапевта, аллерголога, а также гастроэнтеролога.
Воспаление кожи, присущее дерматиту, вызвано всегда определенным раздражителем (неподходящими продуктами питания, бытовой химией, внутренними патологиями в организме и другими).
Этот факт позволяет смело утверждать, что контакт с человеком, имеющим пораженные дерматитом участки на теле, не является способом передачи такого заболевания. Опасаться или всячески избегать рукопожатия с больным, а также полностью отказываться от общения с ним не стоит.
Носителя дерматита не нужно считать его распространителем, поскольку даже воздушно-капельным путем болезнь не передается.
Даже наследственный фактор не передает саму болезнь, а лишь увеличивает вероятность предрасположенности к ней.
Возникновение дерматита уже будет зависеть не только от особенностей организма, но и от образа жизни, рациона и многих внешних факторов, которые создают благоприятные условия для развития патологии.
Стремительное распространение воспаления на здоровые участки кожи также не является признаком заразности болезни. Это может сигнализировать лишь об отсутствии правильной терапии, попыток устранения аллергена, а также несоблюдения диеты.
Терапия дерматита
Для лечения дерматита может быть назначена традиционная терапия, подразумевающая использование медикаментов, а также народные способы. Главной целью лечения является избавление от основного раздражителя, который спровоцировал болезнь.
Тактика лечения включает в себя следующие рекомендации:
- Соблюдать гипоаллергенное питание. Такая диета способна минимизировать проявления болезни на коже.
- Применение ферментативной терапии. Она необходима при дисфункции такого органа, как поджелудочная железа, а также дисбактериозе. Восстановление функционирования пищеварительной системы позволяет устранить во многих случаях внешнюю симптоматику дерматита. В момент ферментативной терапии исключаются шоколад, цитрусовые, орехи, продукты из рыбы, крепкий чай, майонез и различные соусы. Упор при составлении рациона делается на употреблении кисломолочных изделий, легких супов, овощей.
- Применение антигистаминных препаратов. Они способствуют снятию отечности, снижению числа инфильтратов и уменьшению ощущения зуда.
- Проведение детоксикационной терапии, если выявлена необходимость.
- Нанесение гормональных мазей, антисептиков, применение успокаивающих компрессов или повязок.
- Пустулы или везикулы, возникающие на фоне дерматита, рекомендуется вскрывать и сразу обрабатывать анилиновыми красителями.
- Прием препаратов, оказывающих седативное воздействие на организм. Такие лекарственные средства препятствуют развитию тяжелого неврологического расстройства.
- Использование растений, обладающих противовоспалительными свойствами. Из них рекомендуется готовить отвары, настойки для обработки пораженной кожи.
- Уринотерапия. Этот метод часто используется для борьбы с воспалениями кожи, поскольку моча обладает необходимым антибактериальным действием.
Подходящий метод, способный справиться с проявлениями дерматита, рекомендуется подобрать только с врачом.
Народная терапия
Наиболее действенными домашними рецептами являются:
- Развести водой сок чистотела в пропорции 2:1 (соответственно). Полученный раствор следует наносить на кожу с использованием марлевых тампонов. Наложение примочки по длительности не должно превышать 10 минут, чтобы исключить раздражение кожного покрова. Использовать спиртовые настойки с чистотелом для терапии дерматита запрещено.
- Смешать ложку (столовую) порошка череды с 200 мл воды. Залить полученный раствор кипятком и подождать, пока он приобретет темный оттенок. Средство используется для наложения повязок на участки кожи с дерматитом. Допускается проведение 4 подобных процедур в сутки.
- Перемешать 100 г. детского мыла, воды с двумя ложками (столовыми) масла растительного и таким же количеством дегтя. Для обработки кожи полученным средством достаточно будет трех процедур в сутки.
Дерматит, хоть и не является инфекционным заболеванием, игнорировать его симптомы не стоит. Своевременно принятые меры для устранения неприятных проявлений препятствуют дальнейшему распространению воспаления по телу и быстро возвращают коже здоровый вид.
Себорейный
Себорейный дерматит локализуется в зонах с большим количеством сальных желез: на шее, волосистой области головы.
В условиях повышенной секреции сальных желез численность грибковых организмов сильно возрастает, что вызывает воспаление, сопровождаемое ускоренным отмиранием частичек эпидермиса (шелушением) и зудом.
К нарушению функционирования сальных желез могут привести самые разные факторы: сильное нервное перенапряжение, стресс, гормональный дисбаланс, падение иммунной защиты, низкая физическая активность (связанная, к примеру, с ожирением или нарушением двигательной функции).
Три причины лечить контактный дерматит в «Эл.Эн.»
Быстрое улучшение.
При условии соблюдения врачебных рекомендаций улучшение наступает за считанные дни. Врач старается подобрать тактику лечения, которая даст быстрый максимальный эффект.
Индивидуальный подход.
Обязательно учитываются все симптомы, жалобы пациента — иногда заболевания причины находятся там, где их раньше никто и не думал искать…
Стабильный результат.
Все наши пациенты отмечают долгие ремиссии и редкие ухудшения (при случайном контакте с раздражителем). Конечно, придется четко следовать предложенным правилам и немного изменить свои привычки.