В клинической практике детских кардиологов часто одним из определяющих признаков при диагностике бывает оттенок кожных покровов. Например, синеватый цвет свидетельствует о недостатке кислорода в крови. Посинение кожи на отдельных участках у детей должно вызвать у родителей настороженность, потому что данный симптом сигнализирует чаще всего о скрытых патологиях сердца. Совсем не обязательно дожидаться появления других нарушений, которые будут действовать убедительней, чем изменение оттенка кожных покровов.
Взрослые должны понимать, что многие врожденные аномалии, в том числе и пороки сердца, могут у детей протекать бессимптомно. Но лояльность сердечных патологий продолжается недолго, так как нарушенный кислородный обмен отражается на жизненных функциях всех органов. По мере роста маленького человека ситуация только усугубляется. Поэтому прогноз зависит во многом от действий взрослых: чем раньше они покажут ребенка детскому кардиологу, тем больше шансов на полное выздоровление.
Цианоз: основные виды и их особенности
В медицине существует особая классификация, применяемая для определения степени цианоза, которую используют врачи при диагностике. Данный признак подразделяется на несколько групп по разным параметрам.
В зависимости от места распространения цианоз бывает двух типов:
- Тотальный цианоз охватывает все кожные покровы.
- Местный или региональный цианоз распространяется на коже определенных участках. По этому признаку посинение, в свою очередь, подразделяется на два подвида:
- центральный цианоз обычно дислоцируется возле рта и около глаз.
- периферическая синюшность (акроцианоз)отмечается на отдаленных участках: пальцах и ногтях конечностей, мочках ушей.
Для цианоза характерен разный уровень выраженности. Например, при стремительном нарастании кислородного голодания он проявляется остро, а хронический тип развивается постепенно в течение многих лет.
Основные причины появления цианоза у детей
Прежде, чем перечислять возможные факторы, способные повлиять на изменение окраски кожи, следует узнать, как формируется создание индивидуального оттенка. В этом процессе участвует красящий пигмент (меланин) и сеть капилляров. Иными словами, цвет кожи у каждого человека зависит от уровня содержания этого природного красителя, а также от расположения периферических кровеносных сосудов, питающих дерму.
Также не последнюю роль играет сам состав крови. Известно, что главная функция этой биологической жидкости заключается в переносе кислорода. Происходит этот процесс с привлечением белка гемоглобина, который входит в состав эритроцитов, то есть красных кровяных телец.
Обогащенная в легких кровь (артериальная) отличается ярким алым цветом. Но во время прохождения по кровеносным магистралям количество кислорода снижается, поэтому алый оттенок меняется на темно-вишневый цвет. И это уже венозная кровь. При нарушенном кислородном обмене в тканях скапливается именно венозная кровь, что определяет синюшную окраску кожи.
Застой такой крови объясняется двумя причинами:
- Нарушение кровообращения с недостаточным венозным оттоком. Данное нарушение в большей степени характерно для патологий дыхательной и сердечно-сосудистой системы.
- Нарушенный газообмен в легких. Этот тип нарушения связан исключительно с заболеваниями органов дыхания, или он развивается при поражении центра, регулирующего дыхательные функции.
Кожные покровы обретают синюшный оттенок у альпинистов, потому что в атмосфере на большой высоте содержание кислорода катастрофически снижается.
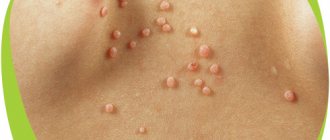
Как возникает опухоль
Статистически появляется гемангиома у десяти процентов детей грудного возраста. Процент не так уж мал, если вдуматься. Чаще всего образования, обнаруженные на коже младенца, расположены в таких точках, что опухоль не представляет опасности для жизненно важных органов и не наносит урон слизистым. Единственные проблемы, которые может доставить образование – эстетические. Но они-то как раз и являются самыми значительными. Согласитесь, красная грубая «клякса» посередине лба или на лице ребенка, напоминающая гипертрофированную бородавку или впадину, мало кого из родителей приведет в расслабленное состояние.
Гемангиома на лбу. Неэстетичное пятно
Кстати. Далеко не всякое образование, обнаруженное на коже у младенца, является гемангиомой. Поэтому правы те родители, которые при виде пятна начинают бить тревогу и отправляются к врачу.
Признаки гемангиомы.
- Самый распространенный среди новорожденных вид опухоли.
- Доброкачественное образование.
- Появляется только у детей от нулевого возраста (сразу после рождения) до возраста 60 дней.
- Поражает каждого десятого ребенка планеты.
- В три раза чаще встречается у девочек (на три новорожденных девочки с данным видом опухоли приходится один ребенок мужского пола).
- Может выглядеть, как плоское пятно.
- Может напоминать впадину (прорастать вглубь).
- Образовывает выпуклость (чаще всего).
- Имеет любые размеры – от «зернышка» до крупного пятна.
- Образований может быть несколько и даже много.
- Если на коже обнаружено более трех гемангиом, они присутствуют и внутри тела.
- Проходит сама (в подавляющем большинстве эпизодов).
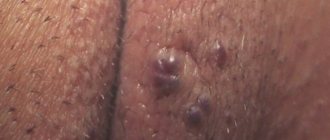
Гемангиомы
Комбинированная гемангиома в области молочной железы
Важно! Самый главный признак того, что перед вами не злокачественное образование, а «безобидная» доброкачественная гемангиома – в ее составе имеются элементы клеток эндотелия (внутренней поверхности кровеносных сосудов).
Разумеется, о «безобидности» речь идет лишь тогда, когда образование находится снаружи, не блокирует физиологические отверстия, не повреждает слизистые и не увеличивается в размерах.
Выделяют несколько видов гемангиом по их локализации и структуре.
Таблица. Виды гемангиом.
| Разновидность | Описание |
| Образуется из расширившихся сосудов и полостей, наполненных венозной или артериальной кровью. Не проникает глубоко в кожу, располагается на поверхности. Имеет наиболее мягкую структуру из всех разновидностей. Поддается элементарной терапии. |
| Располагается во внутренних органах, кровоснабжение которых усилено. Это селезенка и печень, надпочечники, почки и мозг. Диагностируется с помощью УЗИ. Считается опасной, особенно если локализуется в печени, селезенке и мозге. Образование проходит бессимптомно, и это представляет наибольшую опасность. При травмах селезенки и печени разрывается, наполняя кровью брюшную полость или печеночную капсулу, что более чем в 80% может закончиться летальным исходом. Разрыв мозговой гемангиомы влечет кровоизлияние в мозг, что повергает пациента в состояние комы или вызывает смерть. |
| В ее составе – комбинация простой капиллярной и кавернозной частей. И в этом наибольшая опасность. Образование может уходить вглубь кожи, при этом его часто принимают за капиллярное, в то время как скрытая кавернозная часть способна к разрывам и кровоизлияниям. |
| Смешанная | Это уже не совсем гемангиома, поскольку, вместе с сосудистым образованием, параллельно с ним, развивается опухоль других тканей – нервной, соединительной и так далее. |
| Капиллярная | Считается простейшим образованием, состоящим из кровеносных сосудов дермы. Не входит в нижние кожные слои, обычно имеет выпуклую форму. Это сплетенные между собой капиллярные сосуды, которые в очень редких случаях способны на кровоизлияние. Как правило, размер ее не более сантиметра, а цвет светлый, что указывает на ее инволюционное развитие. |
При каких патологиях появляется цианоз
Чаще всего синюшный оттенок кожи является спутником сердечно-сосудистых заболеваний у детей. Но при некоторых патологиях органов дыхания этот признак тоже ярко выражен. Перечислим самые часто встречающиеся болезни:
- врожденные пороки сердца;
- аритмии;
- кардиомиопатия;
- миокардиты;
- пороки сердечных клапанов;
- ишемия;
- бронхиальная астма;
- бронхиолит;
- пневмония.
У маленьких детей цианоз в большинстве случаев обусловлен врожденным пороком сердца, сформированным еще в период внутриутробного развития. Поэтому у новорожденного младенца появляется характерная для данной патологии синюшность уже в первые минуты после рождения. Благодаря современным технологиям, сегодня есть возможность выявить подобные отклонения у плода в период беременности.
Приобретенные пороки сердца часто развиваются как осложнение других патологических процессов. Например, на кровообращение оказывают влияние эндокринные заболевания. Поражения центральной нервной системы тоже могут отразиться негативно на сердечной деятельности и кровоснабжении внутренних органов.
Что нужно знать маме об её новорожденном ребенке
На вопросы отвечает главный внештатный неонатолог МЗ Амурской области, ассистент кафедры детских болезней ФПК и ППс АГМА, к.м.н. Харченко Мария Витальевна.
Любой возникший у Вас вопрос, Вы можете задать через нашу {rokbox text=|форму|}index2.php?option=com_contact&view=contact&id=2{/rokbox} обратной связи.
Мой малыш родился с весом 3кг 600 граммов, а в роддоме потерял в весе 250 грамм. Это нормально или нет? Ведь я кормила его грудью по «требованию ребенка», как рекомендовал детский врач. Может быть, надо было докармливать его смесью?
Не переживайте, все в порядке! В течение первых 5 дней жизни новорожденный может потерять до 10% от своего веса при рождении.
Ваш малыш потерял 7% своего первоначального веса. Такое снижение веса нормальное явление и называется физиологической потерей веса. Она бывает вызвана несколькими причинами: отхождением мекония, довольно существенными потерями жидкости через кожу и легкие (во время дыхания малыша) и недостаточным питанием в самые первые дни жизни. Молозиво, которое получает ребенок в первые дни жизни, не может полностью компенсировать энергетические затраты ребенка. Однако если мама с малышом находятся в одной палате, то она сможет прикладывать его к груди каждый раз, как он того потребует (режим свободного вскармливания). В этом случае молоко у матери прибывает гораздо быстрее и потеря веса новорожденного вряд ли превысит 5-7%. Большинство малышей, при таком виде скармливания, восстанавливают свой первоначальный вес уже к моменту выписки из родильного дома или в течение первых дней (недели) нахождения дома.
Что такое молозиво и почему все так ратуют за раннее прикладывание к груди?
Молозиво это секрет молочной железы, представляющий собой желтоватую густую жидкость с солоноватым вкусом и специфическим запахом. Выработка молозива начинается за несколько дней до родов (исключение составляют преждевременные роды) и продолжается 3-4 дня после родов. От молока молозиво отличается повышенной кислотностью, большим содержанием белков (главным образом альбуминов и глобулинов), жиров, минеральных веществ и витаминов и меньшим количеством сахара.
По набору и сочетанию питательных веществ молозиво – незаменимая пища для новорожденных. В нем содержится большое количество иммунных тел и антиоксидантов, предохраняющих кроху от разных инфекций, которых его иммунная система пока не вырабатывает. Также молозиво стимулирует нормальную деятельность кишечника, помогает очистить пищеварительную систему новорожденного от мекония и наполняет ее бифидофлорой, способствуя тем самым адаптации малыша к внеутробному существованию.
Раннее прикладывание ребенка к груди – это прикладывание ребенка к груди матери в родильном зале через 20-30 минут после рождения. Первый контакт матери и ребенка имеет исключительно большое значение. Считается, что чем раньше мать может прикоснуться к своему крохе, прижать его к себе, тем лучше для установления эмоциональных связей между ней и ребенком, тем раньше просыпается у матери материнский инстинкт, а у ребенка – любовь к матери. Именно в этот момент ребенок начинает узнавать вас по голосу, всем своим существом впитывая тепло вашего тела, усваивает, что вы являетесь для него источником пищи, его защитой, и начинает вас любить. Первое, столь раннее прикладывание ребенка к груди можно считать первой прививкой, т.к. молозиво содержит большое количество антител (иммуноглобулинов) защищающих малыша от различных инфекционных агентов окружающего мира. Кормление ребенка грудью в родильном зале очень полезно и для матери, т.к. при сосании ребенком груди в организме матери активно вырабатывается гормон – окситоцин, который вызывает сокращение матки и способствует профилактике послеродовых маточных кровотечений.
Расскажите, пожалуйста, о родимых пятнах, и каких надо «бояться»?
Довольно часто на коже новорожденного ребенка можно наблюдать различные по цвету и виду родимые пятна. Часть родимых пятен остается у человека на всю жизнь, часть через некоторое время исчезает.
Врожденные пигментные пятна могут быть разного цвета: от едва заметного светло-коричневого до темно-коричневого и даже черного. Форма, величина и количество пигментных пятен различны. Бывает, что пигментные родимые пятна имеют ту же форму и расположены в тех же местах на теле, что и у родителей ребенка. Пигментные родинки (невусы) возвышаются над поверхностью кожи.
Кроме пигментных родимых пятен бывают сосудистые родимые пятна – гемангиомы. Они могут быть разной цветовой насыщенности: от бледно-розового до темно-малинового, иногда с фиолетовым оттенком. Гемангиомы встречаются довольно часто, но при рождении они могут быть совсем бледными и плоскими, а потому почти незаметными. Через некоторое время после рождения пятна могут увеличиваться и возвышаться над поверхностью кожи. С возрастом некоторые гемангиомы пропадают сами, но чаще «винные пятна» остаются на всю жизнь.
У большинства новорожденных с желтой и темной кожей (имеющие азиатскую и/или негроидную кровь) между лопаток, вдоль позвоночника или в области крестца, ягодиц) наблюдаются довольно крупные серо-голубые пятна, никогда не возвышающиеся над поверхностью кожи. Это – «монгольские голубые пятна». Большая часть таких пятен исчезают к 5-6 годам, но некоторые «монгольские» пятна остаются.
Кроме родимых пятен, остающихся на коже человека на всю жизнь, у новорожденных могут наблюдаться также пятна или полоски, которые сами исчезнут через непродолжительное время. Так, между 2-8 наделями жизни у некоторых детей возможно появление по средней линии живота тонкой пигментной полоски, которая исчезнет через 2-3 месяца.
На голове (на затылке, лбу, переносице, веках или губах) у некоторых малышей можно наблюдать красноватые сосудистые пятна (телеангиоэктазии). Старые акушеры называют их «Щепки аиста». Это остатки эмбриональных сосудов, которые исчезают к 12-15 месяцам.
Вам следует внимательно отнестись к родимым пятнам на теле малыша. Обычно они не требуют ни ухода, ни лечения, но вы должны помнить, что врач будет наблюдать за детишками, на теле у которых обнаружены больше 5 пигментных пятен или есть «винные »пятна на лице, или выступающие родинки. И обязательно сообщите врачу, если заметили, что родимое пятно на теле у ребенка увеличивается в размерах или меняет цвет!
Расскажите, пожалуйста, что такое желтуха новорожденного?
Через 1-2 дня после рождения у большинства новорожденных наблюдается пожелтение кожи и слизистых оболочек. Начинается пожелтение с кожи лица, затем распространяется на все тело. Это физиологическая желтуха новорожденного. Причиной возникновения данного состояния является ферментативная незрелость печени. У новорожденного ребенка в крови содержится большое количество эритроцитов (красных кровяных телец), которые отличаются большой нестойкостью и легко разрушаются. При распаде эритроцитов в крови человека высвобождается гемоглобин (вещество, связывающее и переносящее кислород), который в свою очередь, разрушается, превращаясь в желтый пигмент билирубин. Поступив в печень, билирубин под воздействием ферментов печени превращается в компонент желчи и выводится в кишечник. Печень новорожденного не справляется с большим количеством билирубина, и он выбрасывается в кровь. У взрослого человека в кишечнике обитают бактерии, которые продолжают процесс разрушения билирубина. У новорожденных детей таких бактерий нет, зато есть фермент, который позволяет билирубину повторно всасываться в кровь. В результате кожа, слизистые и белки глаз малыша приобретают желтоватый оттенок. Такая желтуха наблюдается практически у всех детей в первые дни жизни. Она не требует лечения, поскольку кровь очищается самостоятельно через несколько дней. Если желтуха сохраняется больше недели, у ребенка берут анализ крови для определения количества билирубина, после чего назначают лечение (фототерапию).
Что должен уметь новорожденный ребенок?
Здоровый доношенный малыш должен «уметь»:
- ненадолго поднимать головку, когда лежит на животе (но держать голову, находясь в вертикальном положении, ребенок еще не может!);
- рефлекторно двигать ножками и ручками (почти все время, когда не спит);
- двигать головой из стороны в сторону;
- реагировать на внезапные раздражители активными движениями всего тела;
- демонстрировать нормальное развитие безусловных рефлексов: «поиска груди», сосательного, хватательного, ползания (лежа на животе, если подставить ладони к стопкам малыша) и др.;
- зажмуривать глаза на яркий свет и фокусировать зрение на расстоянии 20-30 см от глаз. Глазки в это время могут слегка «косить»;
- реагировать на звуки: на громкие – вздрагиванием или замиранием, на негромкий голос – «слушанием»;
- просить есть каждые 2-2,5 часа;
- часто опорожнять кишечник (при каждом кормлении и иногда до 12 раз в сутки) и мочевой пузырь (от 6 до 20 раз в сутки);
- поддерживать нормальную температуру тела (от 36,50 до 37,30).
Расскажите, пожалуйста, что такое свободное пеленание?
Пеленание и сейчас остается наиболее популярным способом одевания детей в нашей стране, по крайней мере, в период новорожденности. Условно пеленание разделяют на тугое и свободное.
Тугое пеленание – это когда малыша заворачивают в пеленку по шейку, охватывая и ручки, и ножки, после чего он напоминает собой древнеегипетскую мумию. Считается, что именно такой вариант оптимално подходит для первой недели детской жизни – кроха не мешает сам себе беспокойным и неосознанным движением ручек и лучше спит. Так ли это, вы можете проверить на практике.
Свободное пеленание – это когда сверху ребенок одет в распашонку, а пеленкой вы заворачиваете нижнюю часть туловища, при этом ручки остаются свободными, а ножки запеленывают не туго (пеленку фиксируют под грудью ребенка, а ножки свободно двигаются в получившемся мешочке). При этом надо помнить – если вы используете свободное пеленание новорожденного ребенка на ночь, требуется использовать распашонки с зашитыми на концах рукавчиками (потому что малыш может оцарапаться или испугаться своих острых ноготков). На втором месяце жизни такая предосторожность, как правило, не требуется.
Когда можно одевать малыша в настоящую одежду?
Когда захотите, хоть при выписке из родильного дома! Манера одевать новорожденных в кофточки и штанишки характерна в большей степени для европейцев, т.к. текстильная промышленность за рубежом уже много лет выпускает одежду с пометкой «от 0 до 6 месяцев». Наши соотечественницы, скорее, привержены традициям, в смысле предпочитают дома пеленать малыша, пусть и свободным способом, а красивые вещицы, напоминающие взрослую одежду, оставляют для торжественных выходов в поликлинику, гости, на прогулку. И все же если вы категорически против того, чтобы превращать маленького человека в кокон, сегодня есть обширные возможности одевать его «по-настоящему» уже с первых дней жизни (и даже недоношенных детей). Самое главное, чтобы детская одежда была удобной для малыша, легко и быстро одевалась, снималась и стиралась.
Преимущества пеленок:
- легко стирать и гладить;
- более доступны по цене.
Недостатки:
- почти недоступно папам (в смысле освоить технику пеленания!);
- тугое пеленание ограничивает движения малыша.
Преимущества «настоящего» одевания:
- доступно для пап;
- забавляет маму и окружающих.
Недостатки:
- сложнее для «санитарной обработки»
- двустороннее проглаживание восьми пар ползунков «на скорость» может отразиться на маминой нервной системе.
Помните, что новорожденный младенец независимо от пола одеваться не любит, всячески этому противится и осуществлять эту процедуру вам придется в рекордное время с наименьшими усилиями!
Внимание! Шапочки, чепчики и платочки на голову ребенку, находящемуся в доме, не нужны. Их используют после купания, чтобы защитить мокрую головку ребенка от переохлаждения (ненадолго, до высыхания головы) или на прогулках.
Расскажите, пожалуйста, как понять, тепло ли малышу или он замерз?
Одевая малыша, всегда помните основной принцип – одеваем как себя! Если вы ходите по дому в шапке – вперед! Но такое встречается редко. Со всей ответственностью можно сказать, что закутанный до упревания малыш, увенчанный еще и байковым чепчиком, мгновенно простудится и заболеет, если вы его раскутаете. Дайте шанс организму малыша побороться с окружающей средой, активизировать свой природные силы.
Как определить тепло ли малышу? Довольно точный критерий – состояние кожи: в норме кожа светло розовая, приятно теплая на ощупь. Если малыш красный, кожа горячая, да еще и влажная, и появляются опрелости и потница – нет сомнений, что вы слишком рьяно его одеваете. Сократите количество одежды и не нервничайте! Если малыш начинает замерзать, то сначала покраснеет и станет холодным носик, затем станут холодными ручки и ножки. Они могут даже приобрести синюшный оттенок, но до этого вы допускать не должны. Всему должен быть предел, даже испытанию запаса прочности вашего чада. Согрейте его поскорее и оденьте немного теплее, и помните, ни один здоровый ребенок не будет стоически переносить холод. Если малышу действительно холодно, и он замерз, вы узнаете об этом первой – по сердитому плачу, активным движениям и беспокойству.
Скажите, пожалуйста, какая температура должна быть в помещении, где находится новорожденный ребенок?
Температура в комнате, где находится новорожденный, должна быть 22-240. В современных квартирах, в период отопительного сезона, воздух не только имеет более высокую температуру, но и сухой. Это приводит к пересыханию слизистой носа у новорожденного, образованию корочек. Поэтому малыши часто чихают. Необходимо регулярно проветривать помещение и увлажнять воздух с помощью современных климатических систем или влажных пеленок, которые можно развесить в близи радиаторов.
Как правильно измерить температуру тела у новорожденного ребенка?
Во-первых, вы должны знать, что у здорового новорожденного температура тела неустойчивая, особенно в первую неделю жизни. Лишь к полутора-трем месяцам температура становится достаточно постоянной. Амплитуда колебаний температуры в течение суток зависит от возраста, температуры воздуха, двигательной активности, эмоционального состояния (крик, длительный плач приводят к повышению t0), качества и количества принимаемой пищи (перекорм, недокорм могут приводить к повышению t0), состояния эндокринной системы и других факторов.
Во-вторых, измерение температуры необходимо проводить во время спокойного бодрствования ребенка. Температура, измеряемая во время сна или во время кормления, может быть на 0,3-0,5 градусов выше.
В-третьих, нормальной температурой у новорожденных детей считается температура в пределах 36,5-37,30 (ректальная температура на 0,3-0,50 выше).
Температуру можно измерить обычным способом (как у взрослых) в подмышечной впадине, либо в анальном проходе. При измерении температуры в подмышечной впадине проверти, чтобы там было сухо, плотно прижмите ручку к туловищу и удерживайте градусник в течение 5-10 минут. Можно поставить градусник ректально. В этом случае время измерения температуры сокращается до 3-4 минут. Сейчас в аптеках появились современные цифровые инфракрасные градусники, позволяющие измерять температуру тела в течение всего 1-2 секунд. Такой градусник позволяет измерить температуру, лишь на короткое время прикасаясь ко лбу малыша или вставляя его в ушную раковину. В режиме ожидания такой градусник показывает температуру воздуха в комнате. Продаются в аптеках и инфракрасные термометры «пустышки», с помощью которых удобно измерять температуру малыша во рту. Кстати, таким способом довольно широко пользуются мамочки во многих зарубежных странах. Все это довольно удобно, хотя стоит такое удовольствие достаточно дорого.
{rokbox text=|интерактивную форму|}index2.php?option=com_contact&view=contact&id=2{/rokbox}
Когда обращаться к врачу
Даже малейшее изменение цвета кожных покровов или слизистых — это тревожный звоночек. Родителей должен насторожить мраморный оттенок кожи не только на лице, но и на других участках тела ребенка. Например, у младенцев первых месяцев жизни при проблемах сердца интенсивный цианоз отмечается на пяточках и ногтях. Помимо изменившегося цвета кожных покровов, следует обратить внимание на следующие особенности:
- беспричинное беспокойство малыша;
- вялость;
- холодный пот;
- плохое сосание груди;
- одышка (у грудничков она проявляется четко при кормлении).
У детей первого года жизни отмечается плохая прибавка в весе. О наличии сердечных патологий у ребенка красноречиво говорит отставание в физическом развитии.
Все перечисленные здесь симптомы могут иметь разную степень выраженности, но наблюдательные родительные не пропустят изменения цвета кожи у ребенка.
В чем заключается суть заболевания
Гемангиома – это доброкачественное сосудистое новообразование, формирование которого закладывается еще во время эмбриогенеза. Внешне представлено в виде плоского или возвышающегося над здоровой тканью пятна синюшного, красного или бардового цветов. Опухоль не имеет капсулы, а потому, разрастаясь, повреждает близлежащие ткани и органы. Характерным является быстрый, прогрессирующий рост и склонность к кровотечениям.
Наличие на коже более 3-г гемангиом может свидетельствовать об их наличии и на внутренних органах ребенка.
Факторы возникновения недуга малоизучены и до конца неизвестны. Вместе с тем, выделяют ряд причин, которые могли послужить предрасполагающим фактором к развитию болезни. К ним относятся:
- Генетическая предрасположенность. По статистике у детей, родившихся в семье склонной к образованию сосудистых родинок, гораздо выше шанс формирования гемангиом.
- Наличие в опухолевой ткани рецепторов эстрогена. Гормон выступает стимулятором роста.
- Прием определенных групп медикаментозных препаратов матерью во время беременности.
Способствующими факторами также выступает неблагоприятная экологическая обстановка, перенесенные матерью во время беременности, инфекционные заболевания, многоплодная беременность.
Новообразование не склонно к малигнизации и при соблюдении всех рекомендации лечащего врача, при позитивной динамики патологии, примерно к 5-7 года полностью исчезает. Они не опасны и не приводят к развитию рака. В то же время крупные сосудистые разрастания могут привести к дисфункции органа или стать причиной неправильного развития организма в целом. Гемангиомы очень легко травмируются, а потому существует риск инфицирования ребенка через открытую рану. Они также способствуют снижению свертываемости крови.
Основные услуги клиники доктора Завалишина:
- консультация нейрохирурга
- лечение грыжи позвоночника
- операции на головном мозге
- операции на позвоночнике
Какой врач поможет справиться с проблемой
В большинстве случаев заболевания органов дыхания и сердечно-сосудистые проблемы у детей лечат несколько специалистов одновременно. Но консультация кардиолога необходима при любом развитии событий. Родителям следует обратиться именно к этому специалисту при появлении цианотичности у ребенка.
В калининградской частной поликлинике «Эдкарик» работают детские кардиологии, имеющие многолетний практический опыт. Своевременное проведение диагностических мероприятий позволит точно определить причину синюшной окраски кожи у детей разного возраста. В нашей клинике используются самые передовые методы диагностики:
- ЭКГ;
- Эхокардиография;
- УЗИ;
- КТ и МРТ;
- Рентгенография органов грудной клетки.
Проведение диагностики сердечных патологий включает лабораторные исследования. Родители тоже могут внести существенную лепту в этот важный процесс. Ведь маленькие дети в силу возраста не могут описать симптомы, которые их беспокоят. Внимательные мамы и папы заметят, когда появился цианоз, и какими другими патологическими явлениями сопровождался данный симптом в разное время.
Остается добавить, что многопрофильный детский известен не только в Калининграде. К нам приезжают на консультацию и лечение маленькие пациенты из других регионов РФ и даже из стран ближнего зарубежья. Комфортные условия и высокий сервис обслуживания станут залогом быстрого выздоровления.