Что такое атопические болезни и почему они возникают
Атопия — это склонность к развитию заболеваний, связанных с реакцией иммунной системы на аллергены и внешние раздражители, на которые в норме она не реагирует.
Попробуем упрощенно описать механизм развития атопии. После воздействия раздражителя в организме вырабатываются особые антитела — иммуноглобулины типа Е. Это белки, которые заставляют клетки выделять специальные вещества, в частности гистамин, запускающие реакцию воспаления и ряд других изменений.
Реакция воспаления — универсальная защитная реакция организма. Обычно она помогает справиться с вредными микроорганизмами, однако при атопии никаких микробов нет, а значит, воспалительный процесс запускается зря и может нанести вред.
Атопия и аллергия — не одно и то же, хотя эти термины иногда взаимозаменяемы и могут использоваться как синонимы. Разница в том, что при атопических заболеваниях усиленный иммунный ответ всегда связан с выработкой иммуноглобулинов типа E, а аллергия — это любой усиленный иммунный ответ на любой антиген, независимо от его механизма. То есть можно сказать, что все атопические болезни будут аллергическими, но не все аллергические реакции будут атопией.
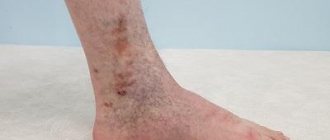
В результате иммунной реакции человек с атопией сталкивается с разнообразными проявлениями — у него возможны сыпь на коже, кашель, насморк, зуд, покраснение глаз, затруднение дыхания и другие проявления атопии, которые зависят от того, какой орган сильнее «пострадал» от реакции иммунной системы.
Атопические и аллергические заболевания — это целая группа болезней. К ним относят бронхиальную астму, аллергический ринит, атопический дерматит, хронический полипозный риносинусит. У одного человека может быть сразу несколько атопических болезней либо со временем одна сменяет другую. Так, примерно у 75% детей с атопическим дерматитом может развиться аллергический ринит, а у более чем 50% — астма. Во взрослом возрасте может появиться полипозный риносинусит. Так происходит потому, что в основе атопических заболеваний лежит общая причина.
Пока точно неизвестно, почему некоторые люди склонны к атопическим заболеваниям, а другие нет. Считается, что в возникновении таких болезней играют роль два фактора:
- Генетика. Существует наследственная предрасположенность к атопическим заболеваниям. Причем это именно предрасположенность, а не закономерность — то есть если у родителей были атопические заболевания, их может не быть у ребенка. И наоборот — родители могут быть здоровы, а у ребенка проявляются атопические болезни.
- Воздействие внешней среды. Некоторые факторы окружающей среды могут спровоцировать развитие заболевания, а также ухудшить его течение. Такие факторы называют триггерами.
Также сейчас существует гигиеническая гипотеза — ее суть в том, что почти стерильная окружающая среда в детском возрасте и меньшее количество детских инфекций могут быть причиной роста случаев атопических заболеваний. То есть чрезмерная гигиена или избегание контактов с тем, что способно вызвать аллергическую реакцию, увеличивают риск атопического заболевания, так как иммунная система не имеет возможности познакомиться с нужным количеством аллергенов. В итоге потом она может выдать слишком сильную реакцию на то, на что обычно не реагирует, — от пыли до некоторых видов пищи. Пока это только теория, но она активно изучается.
Атопия
Термин «атопия»
, который происходит от греческого слова, означающего
«чужеродный»
, впервые введен в 1922 году для определения форм повышенной чувствительности организма к факторам окружающей среды. Проявлениями атопии являются различные аллергические заболевания и их сочетания. Их естественное развитие в течение жизни человека получили название
«аллергический»
или
«атопический марш»
.
Как он выглядит?
Первые признаки атопии
появляются вскоре после рождения ребенка в виде пищевой аллергии и достигают своего пика к середине первого года жизни. В этом же возрасте наблюдается нарастание симптомов
атопического дерматита
. В дальнейшем распространенность атопического дерматита уменьшается. Зато постепенно нарастают симптомы бронхиальной астмы, которые к 6–7-летнему возрасту выходят на первое место.
Однако к подростковому периоду
лидирующую позицию начинает занимать
аллергический ринит
. Вся атопическая триада с точки зрения тибетской медицины относится к «возмущению» одной из трех дошей:
Слизь, Желчь, Ветер
. В детском возрасте заболевание чаще обусловлено нарушением Слизи и Желчи.
Можно ли остановить атопический марш с помощью методов древней медицины?
АТОПИЧЕСКИЙ ДЕРМАТИТ (АД)
Подразделяется на три последовательные фазы: младенческую, детскую и взрослую, и у каждой имеются характерные особенности.
У детей обычно поражаются разгибательные поверхности конечностей, шея, локтевые и подколенные ямки, тыл кисти, у взрослых чаще наблюдается поражение кожи лица и шеи (синдром красного лица), области декольте и кожи кистей рук, стоп, пальцев.
Мокнутие обычно свидетельствует о присоединении вторичной инфекции. Но в любой фазе типичны сухость кожи, кожный зуд, утолщение кожи, шелушение, гиперемия и типичные для каждого возраста высыпания.
По данным нескольких исследований, приблизительно у половины пациентов с АД в дальнейшем развивается бронхиальная астма, особенно при тяжелом его течении, и у двух третей — аллергический ринит. Поэтому так важно, чтобы лечение было направлено не только на предотвращение обострений самого атопического дерматита, но и на то, чтобы предупредить развитие других форм атопической болезни.
Современная медицина практически бессильна перед атопическим дерматитом. Упор делается на исключение или снижение контакта с аллергеном, назначение антигистаминных препаратов, ферментов и витаминных препаратов. Неоправданно часто врачи используют для лечения детей гормональные и иммуноподавляющие средства.
Однако исчезновение кожных симптомов на практике означает лишь уход болезни внутрь. Если рассматривать с позиций тибетской медицины, это заболевание вполне поддается лечению — поскольку выяснены причины его развития.
Все заболевания кожи являются частью общего поражения организма на основе возмущения конституций Слизь (лимфатическая и эндокринная системы), Желчь (пищеварение) и Ветер (нервная система). Первопричина нарушений работы этих систем — неправильный образ жизни и питания. При этом кожа является зеркальным отражением состояния организма и функционирования внутренних органов.
В детском же организме над всеми другими жизненными началами преобладает «холодная» конституция Слизь (символизирует рост, развитие). Очень часто несоблюдение элементарных правил здорового образа жизни и питания способно легко вывести Слизь из равновесия в неокрепшем детском организме, и привести к расстройству других жизненных начал в организме — Ветра и Желчи.
Любые внешние проявления, изменение цвета и фактуры кожи, зуд и другие воспринимаются как сигнал этих нарушений, зашедших достаточно далеко. Родители, следуя рекомендациям врачей, при пищевой аллергии и атопическом дерматите соблюдают «строгую диету». Здесь и кроется корень бед. Например, в диетический рацион ребенка входят такие продукты, как овсяная и рисовая каши, свинина, кабачок, тыква, лук, укроп, оливковое масло, сметана, козье молоко и творог, соки, некоторые фрукты. Что же получается? Вместо лечебного эффекта подобная «диета» лишь ухудшает состояние ребенка, склонного к аллергии.
Все эти продукты являются «холодными». Особенно свинина, бананы, сметана, козье молоко и творог из козьего молока, вода и соки. Они замедляют метаболические процессы в организме, а в особенности подавляют «огонь» желудка — его «огненную теплоту», накапливают Слизь в организме.
Дополнительными факторами развития атопического дерматита являются частые переохлаждения ребенка (в том числе в результате увлечения родителей закаливанием!), пережитый стресс или нервозная обстановка в семье.
Кроме того, такие часто используемые в педиатрической практике лекарства современной медицины, как поливитамины, ферменты, иммуномодуляторы являются «иньскими» средствами, и также вызывают увеличение слизи в организме и расстройству желчи (сбои в пищеварительной системе), нарушая метаболические процессы в организме.
БРОНХИАЛЬНАЯ АСТМА
Следующий шаг в развитии атопического марша. Длительное «возмущение» Слизи, оставленное в младенческом возрасте без правильного лечения, приводит к ее накоплению в организме, в частности, в бронхах и легких.
Астма характеризуется периодическими приступами удушья или затрудненного дыхания вследствие бронхоспазма, которые сопровождаются сухим кашлем и свистящими хрипами в бронхах. Механизм заболевания состоит в том, что избыток слизи в бронхах суживает их просвет и препятствует дыханию (сценарий «холода»). Если в бронхах развивается воспалительный инфекционный процесс, происходит разбухание, утолщение их стенок, что также вызывает сужение просвета между ними (сценарий «жара»). Чем больше сужение просвета, тем больше затруднено дыхание.
В обоих случаях спазм бронхов вызывает острый приступ удушья — мышцы, окружающие бронхиальные трубочки, резко сокращаются, суживают бронхи, и воздух перестает поступать по ним. Так возникает приступ удушья.
На первой стадии приступы могут происходить один-два раза в год, на второй — уже один- два раза в месяц или в неделю. И, наконец, когда болезнь переходит в третью стадию, приступы становятся постоянными и продолжительными, вызывая сильный страх у ребенка.
В европейской части России чаще всего встречается ас, то есть вызванная возмущением конституции Слизь. Причины накопления слизи в бронхах — регулярное потребление пищи, охлажденной в холодильнике, холодной воды и напитков. А также иньских, то есть «холодных» продуктов: молока, кефира, йогуртов и творожных сырков, картофеля, хлебобулоч» ных и кондитерских изделий, молочных каш, сырых овощей и фруктов.
Провоцируют заболевание переохлаждение организма, особенно в сыром и влажном климате, «закаливающие» процедуры, недолеченные и перенесенные на ногах бронхиты, ангины, грипп, пневмонии и другие заболевания дыхательных путей. Длительное воспаление приводит к изменению качества и увеличению слизи в бронхах, а общее нарушение конституции Слизь вызывает ее накопление, закупоривание и сужение просвета бронхов.
АЛЛЕРГИЧЕСКИЙ РИНИТ
Является завершающим этапом развития атопического марша. Слезящиеся глаза, заложенный нос, чихание, зуд, приступы удушья, слабость — таковы его признаки. Атопический ринит нередко сочетается с бронхиальной астмой, но существует и самостоятельно в виде двух форм: острой формы, чаще сезонной (поллиноз, сенная лихорадка) и круглогодичного аллергического ринита.
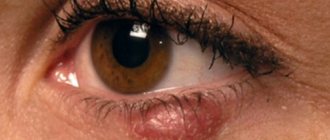
Эти формы сочетаются с конъюнктивитом (воспаление слизистых оболочек глаза) — обычно весенним, возникающим как аллергическая реакция на пыльцу. Основные симптомы аллергического насморка: спонтанное чихание, зуд в носу, заложенность, слезотечение.
В течении аллергического ринита наблюдаются несколько стадий: от периодической заложенности носа до постоянной, когда образуется хронический отек, и возможно появление полипов — разрастаний слизистой носа или околоносовых пазух, которые постепенно закрывают носовые проходы. В тяжелых случаях поллиноз сопровождается астматическими приступами удушья, кашлем, высыпаниями на коже, высокой температурой.
Любая аллергия накладывает очень жесткие ограничения на образ жизни больного. Не говоря уже о том, что затрудненное дыхание действует на тонус сосудов головного мозга, на уровень внутричерепного и глазного давления, а постоянный зуд способен свести с ума.
Аллопаты обычно назначают сосудосуживающие и антигистаминные препараты, однако эти, лишь симптоматические методы лечения, улучшают состояние больного временно.
ЛЕЧЕНИЕ
При аллергических заболеваниях подразумевает прежде всего правильное питание. На столе должна быть янская, т. е. «горячая» пища. Для этого вареные и тушеные продукты должны подаваться к столу с пылу, с жару, и обязательно быть приправлены специями. Хороши любые — перец, имбирь, кардамон, кориандр, лук, чеснок и другие, а также непременно поваренная соль.
В еде обязательно должны присутствовать кислый, соленый и острый вкусы. Очень полезен имбирный напиток, который включает в себя три вкуса (острый, кислый и сладкий) и содержит энергию Ян.
Из мяса рекомендуются конина, баранина и говядина (она содержит средние и слаботеплые элементы) в тушеном виде и с приправами; если вы не можете обходиться без молока, непременно кипятите его, противопоказаны сырые овощи и фрукты, их лучше подавать в тушеном, печеном или вареном виде, вместо конфет и пирожных подойдут ягоды, сушеные фрукты и орехи.
Пить лучше компоты, морсы, кисель. Вся пища должна быть горячей; питье — ни в коем случае не холодным.
Предпочтительнее раздельный принцип питания.
Мы назначаем тибетские фитопрепараты, гармонизирующие все три конституции и не имеющие побочных эффектов. В комплексном лечении атопического дерматита широко используются внешние методы воздействия — обработка пораженной поверхности пучковой иглой, прижигание полынными сигарами, протирание специальной жидкостью на основе трав «Чистая кожа», оказывающей практически мгновенный лечебный эффект при сильном зуде и расчесах, а также мазями, в состав которых входят только растительные компоненты и масла.
Симптомы атопического дерматита проходят уже через неделю — при условии правильного питания.
В клинике «Наран» накоплен большой опыт лечения бронхиальной астмы и аллергического ринита.
Тибетская медицина располагает уникальными фитопрепаратами для выведения избыточной слизи из организма:
«Джубрил», «Дали-16», «Панген- 12», «Панген-15», «Дарбу-5», «Дарб-19», «Сэмбру».
Прекрасный эффект дают такие процедуры, как точечный массаж, прижигание полынными сигарами, стоун-терапия, вакуум-терапия.
Методика комплексного лечения, разработанная у нас, помогает людям любого возраста либо полностью избавиться от астмы и навязчивого насморка, либо контролировать симптомы заболевания — не давать болезни шанса взять верх над собой.
Светлана Чойжинимаева, кандидат медицинских наук
Как проявляются частые атопические болезни и когда стоит обратиться к врачу
Бронхиальная астма — хроническое заболевание легких, которым страдает более 300 млн человек по всему миру. В России распространенность заболевания среди взрослых составляет 6,9%, а среди детей и подростков — около 10%. Это самое частое хроническое заболевание у детей.
При астме из-за воспалительной иммунной реакции дыхательные пути сужаются, может возникать спазм бронхов, что затрудняет попадание воздуха в легкие и его выход. В итоге появляются кашель, одышка, удушье, затрудненное дыхание, хрипы, стеснение в груди.
Кашель при астме может быть постоянным, нередко он мешает спать — бывает так, что он усиливается ночью и утром. Одышка возникает при физических упражнениях, но может появиться и в покое. Нарушения дыхания могут приводить к чувству постоянной усталости, проблемам со сном, плохому самочувствию.
При появлении таких симптомов нужно обратиться к врачу: при адекватном лечении приступы астмы случаются реже, и человек может жить полноценной жизнью.
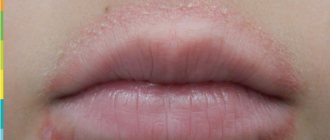
Атопический дерматит — это хроническое системное воспалительное заболевание кожи. По статистике, им страдают примерно 15–20% детей и 1–3% взрослых во всем мире.
На коже при атопическом дерматите появляются сухие участки, в этих местах возможны сильный зуд и болезненность. У некоторых людей высыпания появляются на небольших участках тела, у других могут занимать значительную площадь.
Болезнь чаще всего протекает с обострениями и ремиссиями: то есть состояние кожи то улучшается, то ухудшается. Атопический дерматит чаще возникает у людей, чьи родственники страдают тем же заболеванием, астмой или пищевой аллергией.
Есть две гипотезы, объясняющие развитие болезни:
- «изнутри наружу» — запуск реакции иммунной системы ослабляет кожный барьер и приводит к появлению симптомов;
- «снаружи внутрь» — ослабление барьерной функции кожи (в частности, из-за нарушения функции белка филаггрина, который является частью кожного эпителия) способствует проникновению аллергенов внутрь и развитию иммунной реакции.
Коварство заболевания в том, что оно связано с повышенным риском множественных сопутствующих заболеваний, включая пищевую аллергию, астму, аллергический ринит и даже психические расстройства. Так, у 60% пациентов с атопическим дерматитом может быть склонность к развитию бронхиальной астмы, а 30–40% заболевают ею.
Болезнь чаще всего развивается у детей до 5 лет— так происходит в 85% случаев. Ранняя диагностика и лечение атопического дерматита важны для предотвращения осложнений и улучшения качества жизни.
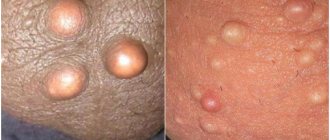
Хронический полипозный риносинусит. Для этого заболевания характерно воспаление придаточных пазух носа с появлением в них полипов — доброкачественных выростов слизистой оболочки. Встречается оно примерно у 1–4% взрослых людей, чаще всего развивается после 40 лет.
Симптомы болезни — это насморк, заложенность носа, чувство давления в лице в области пазух носа или боль, а также ухудшение обоняния на срок более 12 недель. Зачастую болезнь сильно снижает качество жизни и нередко приводит к необходимости операций на носовых пазухах: в среднем люди с хроническим полипозным риносинуситом переносят до 3 таких операций. До 67% людей с этим заболеванием также страдают бронхиальной астмой.
Длительный насморк и сопутствующие симптомы — повод обратиться к врачу и пройти дополнительное обследование. Лечение в таких случаях обычно отличается от терапии насморка, вызванного простудными и другими заболеваниями, поэтому самостоятельно справиться с полипозным риносинуситом может быть сложно.
Симптомы атопии
Представим строение кожи человека в виде стены.
Атопический дерматит имеет две основные фазы – обострение и ремиссия. В фазе обострения наблюдается воспаление, зуд, мокнутие, появление корок. Ремиссия между двумя обострениями характеризуется сильнейшей сухостью и обезвоженностью кожи.
Симптомы, требующие консультации у дерматолога:
- зудящая сыпь: ее трудно выявить у младенцев, но подсказказкой может стать появление расстройство сна;
- грубая толстая кожа;
- пятна внезапно начинают чесаться;
- на них появляются корочки.
Еще одна подсказка – расположение очагов воспаления.
У детей они возникают в разных местах:
- у младенцев, как правило, – на лице, особенно часто на щеках и подбородке;
- у более старших детей – на коленях, запястьях, локтях и шее.
Обострение обычно начинается с появления зудящих красных пятен.
Когда диагноз поставлен, необходимо тщательно ухаживать за ранками. Тогда состояние кожи будет быстро приходить в норму, и дополнительная защита пациента не понадобится. Самое важное в лечении болезни – восстановить защитные функции кожи, поскольку она играет роль естественного барьера, препятствующего проникновению внешних раздражителей внутрь. Это лучше, чем выискивать пылевых клещей или пыльцу, что практически невозможно и крайне утомительно для родителей!
Недавние исследования показали: чем больше вы пытаетесь защитить ребенка от любого раздражающего фактора, тем выше риск получить проявления атопического дерматита. Поэтому максимум, что следует сделать, – подобрать более щадящие гигиенические принадлежности, использовать смягчающие средства, применять местное лечение кортикостероидными препаратами.
Как врачи ставят диагноз при атопических заболеваниях
Атопические заболевания могут проявляться по-разному. Частые симптомы — это насморк, чихание и заложенность носа, если страдают верхние дыхательные пути, затрудненное дыхание, кашель, удушье и одышка, если поражены бронхи и легкие, а также сыпь, зуд и покраснение, если затронуты кожа и слизистые оболочки.
Ключевую роль в диагностике играет история болезни пациента. Сбор информации о болезни может быть точнее и надежнее, чем различные лабораторные тестирования или скрининги. Например, при атопическом дерматите нет каких-то специфических анализов или исследований, позволяющих подтвердить диагноз, хотя они могут назначаться, чтобы исключить другие заболевания.
Иногда будут нужны анализы крови, например на иммуноглобулины типа Е, а также другие исследования, чтобы увидеть полипы в полости носа.
Основные вопросы, которые может задать врач:
- Как часто возникают симптомы заболевания, насколько долго они сохраняются, как меняется характер приступов с течением времени.
- Что вызывает приступы заболевания, если пусковые механизмы можно определить.
- Связаны ли приступы с сезонными условиями, например со сменой погоды, или какими-то конкретными ситуациями.
- Были ли схожие симптомы или другие атопические заболевания у кого-то из родственников.
- Какое лечение использовал человек и как заболевание на него реагировало.
Атопические болезни нужно отличать от инфекционных и воспалительных заболеваний, частых простуд. Поэтому так важно подробно рассказать врачу о симптомах, их развитии и о том, после чего они возникают.
На сайте Атопия Live памятку для подготовки к приему врача. Она поможет не забыть о важных деталях — чем подробнее и точнее вы расскажете доктору о симптомах заболевания, тем быстрее будет поставлен диагноз.
Как предотвратить обострения атопических заболеваний
Часто обострения провоцируются раздражителями из окружающей среды. Это может быть еда, косметика, бытовая химия и что угодно другое.
То есть, согласно одной из теорий, предупредить атопические болезни у ребенка может контакт с аллергенами и раздражителями из внешней среды. Однако когда атопическое заболевание уже есть, нужна другая тактика. Здесь важно определить свои аллергены и триггеры и избегать их — это будет частью лечения.
У людей, живущих с атопическими заболеваниями, триггеры и аллергены индивидуальны — кто-то будет реагировать на пыль, кто-то на определенную еду, а кто-то на сухость воздуха.
Важно помнить, что обострение болезни может возникнуть через некоторое время после воздействия провоцирующего фактора. Из-за этого не всегда легко понять, какой именно триггер спровоцировал ухудшение состояния.
Самые распространенные провоцирующие факторы:
- Раздражающие вещества. Чистящие и моющие средства, компоненты косметики, материалы одежды, сигаретный дым, в целом любые химические соединения, которые могут проникнуть в организм через кожу или дыхательные пути. Какие именно раздражители провоцируют обострение, отчасти зависит от заболевания. Например, при астме это может быть табачный дым, а при атопическом дерматите — вещества, напрямую контактирующие с кожей, например бытовая химия.
- Аллергены — пища, пыльца, шерсть животных, лекарства, плесень и любые другие. Они могут вызывать иммунную реакцию как при атопическом дерматите, так и при других заболеваниях.
- Пыль и клещи домашней пыли. Дома человек постоянно контактирует с этим триггером, поэтому его сложно выявить. Заподозрить реакцию на клещей домашней пыли можно при «эффекте элиминации» — улучшении состояния кожи при нахождении в беспылевой среде. Уменьшить количество клещей и пыли дома получится, если отказаться от пуховых подушек и одеял, ковров, мягкой мебели, а также организовать частую уборку помещений.
- Стресс. Он влияет на состояние иммунной системы и в итоге может спровоцировать обострение болезни. Иногда для лечения атопических заболеваний прибегают к психотерапии, и она может облегчить состояние человека.
- Инфекции, особенно вирусные. Например, обострения бронхиальной астмы часто возникают после инфекционных респираторных заболеваний.
Каждому человеку с атопическими заболеваниями важно найти свои аллергены и триггеры и минимизировать их воздействие.
Для этого можно вести дневник, отмечая особенности приступов заболевания и то, после чего они возникли. При атопическом дерматите также важно подобрать правильный уход за кожей — те немедикаментозные средства, которые будут смягчать воспаление и устранять сухость кожи, а не раздражать ее. На сайте Атопия Live можно подробнее прочитать о триггерах атопии и загрузить памятку для ухода за кожей при атопическом дерматите.
Факторы, усугубляющие атопию
Прежде всего, не перепутайте факторы, провоцирующие приступы, с истинной причиной атопического дерматита – повреждением кожного покрова.
Обострение может быть спровоцировано множеством факторов, и предотвратить его нельзя. Раздражители находятся в окружающей среде и пище, причиной воспаления могут стать даже эмоции, хотя и невозможно объяснить их важнейшую роль в частоте и тяжести приступов.
Прорезывание зубов и болезни уха-горла-носа могут спровоцировать приступ атопического дерматита у младенцев. К тому же реакция на провоцирующие факторы у каждого индивидуальна.
Наиболее часто встречающиеся провоцирующие факторы:
- пыль, пылевой клещ и пыльца, присутствующие в воздухе;
- мыло, чистящие средства для дома, стиральный порошок;
- табак и загрязнение окружающей среды;
- жара (+ пот) и очень сухой воздух;
- одежда, раздражающая кожу: шерсть, синтетика…
- домашние животные;
- ситуации, связанные с эмоциональным стрессом;
- прорезывание зубов;
- перепад температуры;
- пищевые аллергены;
- купание в море или бассейне.
Как бы то ни было, следует контролировать воспаление при появлении первых признаков, нежели пытаться избавиться от раздражителей.
Можно ли вылечить атопические заболевания
Атопические заболевания невозможно вылечить, но с ними можно жить, полностью контролируя болезнь. Если правильно подобрать лечение, то симптомы можно снять и качество жизни улучшится. Для этого важно соблюдать рекомендации врача, принимать лекарства, если они прописаны, и исключать триггеры, провоцирующие обострения.
Если заболевание возникло в детском возрасте, в процессе взросления его проявления могут уйти или смягчиться. Например, при атопическом дерматите до 70% детей перерастают заболевание, то есть оно исчезает со временем.
Если у вас есть причины подозревать атопическое заболевание или вы чувствуете, что его симптомы усилились, стоит обратиться за консультацией к профильным специалистам.
На сайте Атопия Live собран список центров экспертизы, где можно получить медицинскую помощь при атопических заболеваниях. Для поиска надо указать адрес и выбрать подходящую клинику.
Материал при поддержке компании Санофи. Информация не заменяет консультацию специалиста.
MAT-RU-2200324-1.0-01/2022
Источники